 Диабетическая ангиопатия – это одно из хронических осложнений сахарного диабета 1 и 2 типа, представляющая из себя поражение сосудов на фоне повышенного сахара крови. Диабетическая ангиопатия разделяется на макроангиопатию и микроангиопатию. Данное деление основано на том, какие сосуды поражаются при том или ином виде данного патологического состояния. Если говорить о диабетической макроангиопатии, то при данном патологическом состоянии поражаются сосуды большого калибра, как правило, это артерии большого и среднего диаметра. Чаще всего подобное патологическое состояние наблюдается в области нижних конечностей или в области сердца.
Диабетическая ангиопатия – это одно из хронических осложнений сахарного диабета 1 и 2 типа, представляющая из себя поражение сосудов на фоне повышенного сахара крови. Диабетическая ангиопатия разделяется на макроангиопатию и микроангиопатию. Данное деление основано на том, какие сосуды поражаются при том или ином виде данного патологического состояния. Если говорить о диабетической макроангиопатии, то при данном патологическом состоянии поражаются сосуды большого калибра, как правило, это артерии большого и среднего диаметра. Чаще всего подобное патологическое состояние наблюдается в области нижних конечностей или в области сердца.
Диабетическая микроангиопатия развивается в любых органах, но более выражена в сосудах почек (диабетическая нефропатия) и сосудах сетчатки глаза (диабетическая ретинопатия).
Поговорим подробнее о диабетической макро- и микроангиопатии сосудов нижних конечностей. Под диабетической ангиопатией нижних конечностей понимают наличие таких клинических признаков, как отсутствие пульса на артериях стоп, анамнез перемежающейся хромоты, наличие болей покоя и/или изменений, выявляемых при неинвазивном сосудистом обследовании, указывающих на нарушение кровообращения (определение ВОЗ). Все это наряду с поражением нервной системы входит в синдром диабетической стопы.
Причины диабетической ангиопатии нижних конечностей
Как можно догадаться по названию этого патологического состояния, причиной его служит сахарный диабет и все предрасполагающие к нему механизмы, то есть наследственная предрасположенность, сопутствующее ожирение, гипертоническая болезнь, употребление большого количества жирной, сладкой пищи, неблагоприятные условия внешней среды и все факторы риска, которые врачи эндокринологи приписывают к факторам риска возникновения сахарного диабета.
Симптомы диабетической ангиопатии
Диабетическую ангиопатию условно можно разделить на несколько стадий, которые являются проявлением одного и того же патологического процесса на разных этапах его развития. Различные источники информации дают разное количество этих стадий и разные наименования этих стадий. Но необходимо сказать, что помимо клинической симптоматики самого сахарного диабета, которая проявляется в жажде, частом мочеиспускании, сухости во рту, изменении веса (похудании или же, наоборот, ожирении), ко всем этим симптомам присоединяются симптомы со стороны нижних конечностей. Как правило, в первую очередь они проявляются постоянным похолоданием ног, то есть человек даже в условиях нормальных температур окружающей среды постоянно мерзнет, мерзнут ноги. Это чаще замечает не сам больной, а его окружающие. Если больной надевает лишнюю пару носков, кутает ноги, носит обувь, которая не соответствует погоде на улице и у него есть сахарный диабет, то уже с этого момента можно заподозрить развитие ангиопатии.
Помимо субъективных симптомов – похолодания ног, периодического онемения, боли, ощущения ползания мурашек, в некоторых случая появления судорог в области икроножных мышц, появляются еще и объективные признаки ангиопатии. На начальных этапах болезни они проявляются бледностью кожных покровов, сухостью кожи, ее шелушением, шелушением и потемнением ногтевых пластинок, выпадением волос .
На более поздних стадиях может возникать дермолипосклероз , который проявляется огрубением кожи, в некоторых случаях гипо- или гиперпигментацией, то есть цвет кожи или бледнеет, или, наоборот, становится слишком темным в некоторых местах.
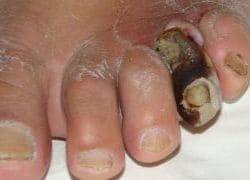
Финальная стадия диабетической ангиопатии сосудов нижних конечностей проявляется появлением плохо заживающих язв, раневых поверхностей, присоединением гнойных воспалений мягких тканей нижних конечностей в виде абсцессов, флегмон и такими грубыми трофическими расстройствами, которые могут закончиться гангреной, то есть отмиранием части нижней конечности или даже всей ноги.
На всех этапах заболевания, на всех стадиях, не зависимо от выраженности тех или иных клинических симптомов, у человека появляются плохо заживающие раны. Даже незначительно ранение поверхности, возникающее при обычных бытовых нюансах, например натирание стоп при ношении неудобной обуви, повреждение кожи при выполнении каких-либо сельскохозяйственных мероприятий, в се это сопровождается длительным плохо заживающим воспалительным процессом. Это так же один из настораживающих в плане диабетической ангиопатии сосудов нижних конечностей факторов.
Диагностика диабетической ангиопатии
 Диагностируется это патологическое состояние, помимо визуального осмотра и пальпации пульсации на сосудах нижних конечностей, ультразвуковым исследованием, а также ангиографией и компьютерной томографией с внутривенным усилением. Все визуализационные методы исследования направлены на то, чтобы осмотреть сосуды нижних конечностей, определить их проходимость и определить, насколько они поражены патологическим процессом, насколько сохранен кровоток нижних конечностей.
Диагностируется это патологическое состояние, помимо визуального осмотра и пальпации пульсации на сосудах нижних конечностей, ультразвуковым исследованием, а также ангиографией и компьютерной томографией с внутривенным усилением. Все визуализационные методы исследования направлены на то, чтобы осмотреть сосуды нижних конечностей, определить их проходимость и определить, насколько они поражены патологическим процессом, насколько сохранен кровоток нижних конечностей.
Как правило, при диабетической ангиопатии, в отличие от других заболеваний, вызывающих недостаточность кровообращения в ногах, имеет место не локализированное, а генерализированное поражение сосудов. То есть, сосуд перекрыт не в одной области, определенной тромбом или атеросклеротической бляшкой, а на всем протяжении сосуд поражен патологическим процессом различного характера. Это могут быть и тромбы, и атеросклеротические отложения внутри сосуда, и поражение стенок сосудов.
Механизм развития диабетической ангиопатии таков, что он способствует не только поражению артерий вследствие недостатка кислорода, белков, липидов, но и прогрессированию любого патологического процесса, присутствующего в этой области, то есть облитерирующего атеросклероза, облитерирующего эндартериита и прочих.
Наибольшую опасность представляет диабетическая ангиопатия, диагностированная впервые с сахарным диабетом. Поэтому всем больным, до это страдавшим, к примеру, облитерирующим атеросклерозом, эндартериитом, необходимо в обязательном порядке определять сахар крови, наличие сахарного диабета.
Лечение диабетической ангиопатии
Лечение в превую очередь должно быть основано на лечении сахарного диабета, поддержании нормального уровня сахара крови, для которого применяется диетическое питание, сахаропонижающие препараты или же инсулинотерапия.
Помимо этого применяется лечение в виде кроворазжижающих , сосудорасширяющих препаратов. При наличии трофических язв и раневых поверхностей используют различные ранозаживляющие мази.
Кроме этого может быть применен широкий спектр хирургических операций.
В редких случаях наличия локализированного поражения сосуда возможно выполнение радикальной операции с устранением патологически измененного сосуда и замещении его синтетическим протезом. Но такие случаи редки при диабетической ангиопатии, при которой имеет место обширное поражение сосудов.
В большинстве случаев выполняются операции по закрытию раневых поверхностей в виде иссечения язв, зашивания ран, пересадки собственной кожи и различных синтетических трансплантатов. Очень широкий спектр операций при диабетической ангиопатии заключается в ампутации ног, то есть удалении нижних конечностей на различную высоту в зависимости от распространенности патологического процесса.
Реабилитация
Реабилитация пациентов с диабетической ангиопатией должна быть пожизненной. В первую очередь она должна заключаться в строгой диете, постоянном контроле уровня сахара крови, применении противодиабетических препаратов или инсулинотерапии в зависимости от назначений врача эндокринолога. Заболевание требует постоянного использования антиагрегантных, кроворазжижающих средств, препаратов, расширяющих сосуды, постоянном использовании физиотерапии и выполнения легких физических упражнений.
Кроме того, такие пациенты должны ежегодно проходить специализированный курс лечения, посещать санаторно-курортные лечебные заведения специализированного назначения.
Врач хирург Ю.Ловицкий




