Нейропатия (иногда называют невропатия, эти понятия равнозначны) - нарушение целостности или воспаление отдельного нерва или его миелиновой оболочки; полинейропатия (или полиневропатия) - это диффузное, симметричное поражение нескольких периферических нервов; радикулопатия – поражение корешка; ганглионит – поражение узла, плексопатия– сплетения. В зоне иннервации пораженных нервов при этом проявляются чувствительные, двигательные и вегетативные изменения в зависимости от функциональной специализации нерва.
Нейропатии и их причины:
Нейропатии можно разделить на компрессионно-ишемические, воспалительные, токсические, аллергические и травматические, смешанные. Последние могут быть результатом повреждающего действия внешних причин или обусловлены эндогенными воздействиями, например сдавление нервных стволов соседними структурами (мышцами, связками – так называемые туннельные нейропатии). К этой группе может быть отнесено сдавление спинальных корешков грыжей межпозвонкового диска или костными разрастаниями – остеофитами. Чаще встречаются компрессионо-ишемические нейропатии – то есть сдавление сосудисто-нервного пучка, например, человек крепко заснул, закинув руку за голову, проснулся, а кисть «висит». Или длительная работа «на корточках» - и «висит» стопа. Ситуация усугубляется при наличии алкогольной интоксикации.
В основе поражения отдельных нервов чаще всего лежит прямая внешняя травма, либо компрессия на определенных уровнях нервного ствола. Предрасполагающими факторами служат поверхностное расположение нерва или его прохождение в узких костных, мышечно-связочных каналах, в которых выражены дегенеративно-дистрофические процессы.
Термин "неврит", ранее применявшийся к обозначению данных состояний, сейчас не используется, поскольку само название подразумевает только воспаление нерва.
Полинейропатии и их причины:
1) Гийен-Баре – острая воспалительная полинейропатия. Это прогрессирующая мышечная слабость, расстройства чувствительности начинающиеся от периферии и поднимающиеся вверх – стопы, ноги, руки, лицо. Поражение симметричное. В тяжелых случаях развивается дыхательная недостаточность в следствии слабости дыхательной мускулатуры. Течение тяжелое. Прогноз благоприятный.
2) Дифтерийная полинейропатия (возможно, вызванная самой дифтерийной палочкой, ее экзотоксином и эндотоксином). Токсины проявляют тропность к мышце сердца и нервной системе. Дифтерийная полинейропатия отличается слабо выраженным болевым синдромом и при этом значительно выражен двигательный дефект – слабость в конечностях, более выраженная в проксимальных отделах. Дифтерийная полинейропатия чаще развивается при нетяжелых формах дифтерии – легкой, средней тяжести, бессимптомной.
3) Сывороточные полинейропатии – при иньекциях противостолбнячной сыворотки, против бешенства возникает покраснение в месте введения, отек, развивается сывороточная болезнь и плегия – безболевая проксимальная. Прогноз неблагоприятный – практически не восстанавливаются.
4) Алкогольные полинейропатии - характеризуются длительным латентным периодом (бессимптомным) и проявляются уже степажом – при ходьбе «шлепают» стопы. Потом присоединяются боли в мышцах ног, нарушение чувствительности, вегетативные нарушения, еще позже – бульбарные нарушения (стволовые) – поражение 2 и 7, 8 пар черепно мозговых нервов, изменение психики – псевдокорсаковский синдром и нарушение функции тазовых органов. Таким образом, получается алкогольная энцефалополинейропатия.
5) Грибковые полинейропатии - это артралгии: резкие боли в суставах, отеки суставов с развитием суставных контрактур, сухожильные рефлексы снижаются, выраженнывегететивные нарушения, чувствительные нарушения могут быть, могут отсутствовать.
6) Диабетические полиневропатии – начинаются с онемения и чувства жара в стопах, замерзания стоп. Потом появляется неловкость в ногах, слабость в мышцах, в дистальных отделах конечностей. Диабетическая нейропатия – это метаболическая, токсическая полинейропатия.
7) Вегетативные полинейропатии – при профессиональных заболеваниях – интоксикациях марганцем, сероводородом, отравлении угарным газом, воздействии вибрации. Возможны при дегенеративно-дистрофической патологии позвоночника.
Ранее полинейропатии именовались термином "полиневрит", этот термин по отношению к вышеперечисленным состояниям сейчас в медицине не используется.
Симптомы нейропатиии, полинейропатии:
Периферические нервы бывают смешанные, двигательные и чувствительные. Соответственно этому и симптомы нейропатии будут зависеть от того, какую функцию выполняет пострадавший нерв и какая утрачена.
В зависимости от тяжести заболевания, двигательные нарушения могут проявляться от легкого ощущения слабости в мышцах зоны иннервации данного нерва, до плегии – полного отсутствия движения. Чувствительные нарушения при нейропатии варьируют от легкого онемения, покалывания – до полной утраты чувствительности. Вегетативные нарушения – боль, жжение, отек, покраснение, гипергидроз (потливость) – разной степени выраженности.
Диагностика нейропатиии, полинейропатии:
Диагностика нейропатии и полинейропатии основывается на жалобах пациента, анамнезе заболевания, неврологическом осмотре и уже по этим данным можно поставить предварительный диагноз.
Диагностика уровня и характера повреждения нерва или нескольких нервов проводится методом электронейромиографии - ЭНМГ. ЭНМГ позволяет определить уровень поражения, наличие тунельного синдрома, определить воспалительный и дегенеративный процесс в нерве, тяжесть повреждения – полная или частичная утрата проведения импульса по нерву, поражен нерв или мышца, периферический нерв или корешок. ЭНМГ используется также для контроля лечения и динамики заболевания.
При наличии нейропатии и полинейропатии крайне важно провести дифференцированную диагностику с другими заболеваниями, найти истинную причину возникновения патологии. Похожие симптомы наблюдаются при рассеянном склерозе, инсульте, опухоли головного мозга и т.д., при выявлении которых существенно меняется врачебная тактика
Лечение нейропатии и полинейропатии.
Лечение нейропатий и полинейропатий зависит от причины заболевания и направлено, главным образом, на уменьшение боли и восстановление функции пораженного нерва.
В остром периоде применяют сосудистую терапию, антиоксидантную, дезинтоксикационную терапию, улучшают метаболические процессы, проводят дегидратацию, гормонотерапию, используют витамины группы В, антихолинестеразные препараты, нестероидные противовоспалительные и при болевом синдроме – габапентины.
В подостром периоде нейропатии добавляют массаж, лечебную физкультуру и физиолечение:
- Электронейростимуляция («Стимул», «Миотон»…) - это использование импульсных токов для восстановительного лечения, стимуляции проведения импульса по нерву и формирования мышечного ответа на него.
- Гальванотерапия (гальванизация)- применение с лечебной целью постоянного непрерывного (гальванического) тока невысокого напряжения и небольшой силы.
- Грязелечение - применение в лечении грязей минерально-органического происхождения и грязеподобных веществ, озокерита.
- Дарсонвализация - применение с лечебной целью импульсного тока высокой частоты и напряжения, но небольшой силы для улучшения микроциркуляции.
- Иглоукалывание (акупунктура) - метод лечения путем введения специальных игл в биологически активные точки в определенной последовательности, восстанавливает сниженную чувствительность, снимает боли и слабость мышц. В биологически активные точки можно вводить лекарственные препараты – прозерин, АТФ, траумель.
- Подводный душ-массаж - массаж тела человека, погруженного в ванну с водой струей воды различного давления, температуры и направления.
- Ультразвуковая терапия - метод, основанный на действии на ткани высокочастотных звуковых колебаний. Фонофорез - введение лекарственных веществ с помощью ультразвука.
- Магнитотерапия
- Лазеротерапия
- Бальнеолечение – четырехкамерные ванны, двухкамерные ванны, ванночки и общие ванны.
Врач невролог Кобзева С.В.


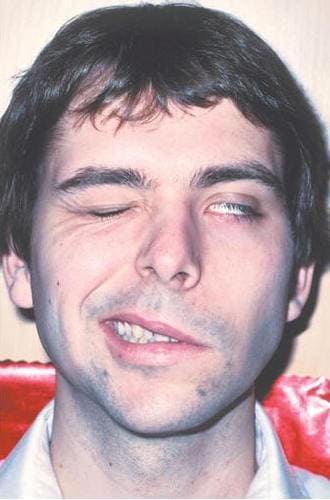
 Тройничный нерв – это V пара черепно-мозговых нервов, которая обеспечивает чувствительную и частично двигательную иннервацию лица и ротовой полости. Глазничная и верхнечелюстная ветви нерва – чисто чувствительные, в составе третьей - нижнечелюстной ветви есть двигательные волокна, иннервирующие жевательную мускулатуру. Тройничный нерв – главный нерв, обеспечивающий чувствительность лица – поверхностную - болевую и тактильную, глубокую – проприоцептивную, поэтому любое его поражение сопровождается болью.
Тройничный нерв – это V пара черепно-мозговых нервов, которая обеспечивает чувствительную и частично двигательную иннервацию лица и ротовой полости. Глазничная и верхнечелюстная ветви нерва – чисто чувствительные, в составе третьей - нижнечелюстной ветви есть двигательные волокна, иннервирующие жевательную мускулатуру. Тройничный нерв – главный нерв, обеспечивающий чувствительность лица – поверхностную - болевую и тактильную, глубокую – проприоцептивную, поэтому любое его поражение сопровождается болью.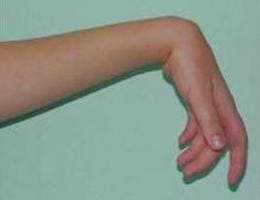 При высоком поражении лучевого нерва в подмышечной ямке в верхней трети плеча возникает паралич иннервируемых им мышц - разгибателей предплечья, кисти, основных фаланг пальцев, мышцы, отводящей большой палец супинатора; ослаблено сгибание предплечья. Угасает рефлекс с сухожилия трицепса и несколько ослаблен карпорадиальный рефлекс.
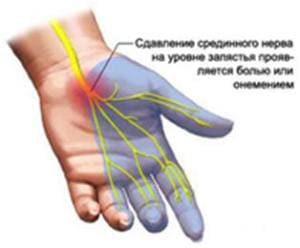
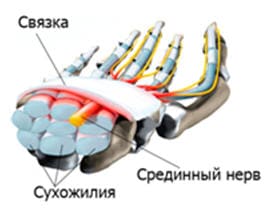
При высоком поражении лучевого нерва в подмышечной ямке в верхней трети плеча возникает паралич иннервируемых им мышц - разгибателей предплечья, кисти, основных фаланг пальцев, мышцы, отводящей большой палец супинатора; ослаблено сгибание предплечья. Угасает рефлекс с сухожилия трицепса и несколько ослаблен карпорадиальный рефлекс.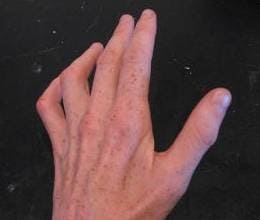 Появляются онемение и парестезии в области IV и V пальцев, а также по локтевому краю кисти до уровня запястья. По мере развития болезни наступает снижение силы в приводящих и отводящих мышцах пальцев. Кисть при этом напоминает «когтистую лапу».
Появляются онемение и парестезии в области IV и V пальцев, а также по локтевому краю кисти до уровня запястья. По мере развития болезни наступает снижение силы в приводящих и отводящих мышцах пальцев. Кисть при этом напоминает «когтистую лапу».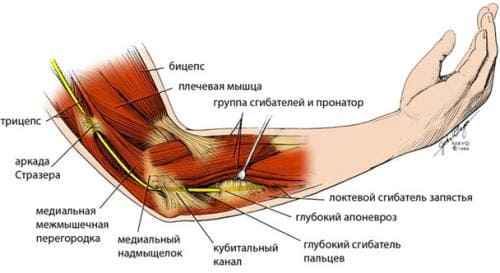
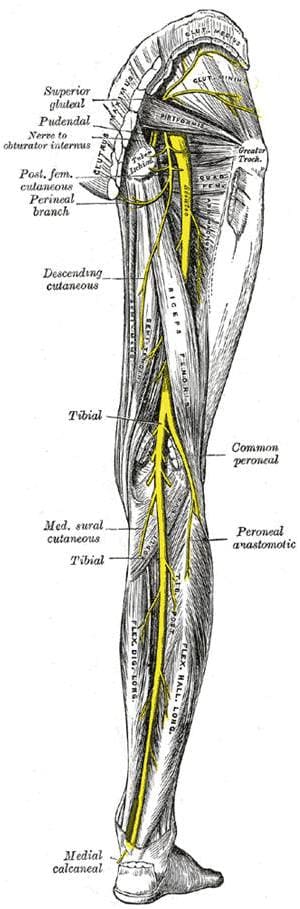 Седалищный нерв - самый крупный нерв человеческого тела. Седалищный нерв – нерв крестцового сплетения, образуется волокнами L4,L5 – S1.
Седалищный нерв - самый крупный нерв человеческого тела. Седалищный нерв – нерв крестцового сплетения, образуется волокнами L4,L5 – S1. Двигательные симптомы поражения большеберцового нерва: паралич сгибающих стопу и пальцы мышц (подошвенная флексия) и мышц, поворачивающих стопу кнутри. Ахиллов рефлекс при нейропатии большеберцового нерва утрачен.
Двигательные симптомы поражения большеберцового нерва: паралич сгибающих стопу и пальцы мышц (подошвенная флексия) и мышц, поворачивающих стопу кнутри. Ахиллов рефлекс при нейропатии большеберцового нерва утрачен. Симптомы нейропатии малоберцового нерва
Симптомы нейропатии малоберцового нерва


Комментарии
Эффект ошеломляющий но хватает на 1.5 месяца.Потом возвращается все опять .Курс может длиться и шесть и девять месяцев для лечения.
И все бы неплохо если бы один курс не стоил 500 тысяч рублей. Вот и умножьте на 6 например.
Квоты наверно и можно выбивать но это другая история.