Коклюш (Pertusis) – острая, антропонозная бактериальная инфекция, с воздушно-капельным механизмом передачи, и характеризующаяся длительно сохраняющимся приступообразным спазматическим кашлем.
Об этом заболевании стало известно с 1578г, при описании эпидемической вспышки в Париже. После этого, только в 1906г, возбудитель был выделен из мокроты больного, и гораздо позднее была создана вакцина, позволившая снизить риск заболеваемости и ликвидировать эпидемические вспышки.
Возбудитель коклюша
Возбудитель коклюша – Bordetella pertusis (есть ещё возбудители, вызывающие подобные коклюшу симптомы – Bordetella parapertusis и bronchiseptica).
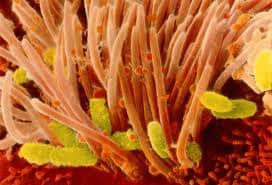
Bordetella pertusis в дыхательных путях
Возбудитель является мелкой, с закруглёнными краями палочкой, у которой есть особенности строения, предопределяющие механизм развития и симптомы заболевания:
• Филаментозный гемагглютинин (поверхностный белок, который лёг в основу создания новой вакцины Инфанрикс) – он крепится только к клеткам мерцательного эпителия дыхательных путей, особенно в бронхах, менее этот процесс выражен в трахеи/гортани/носоглотки.
• В организме образует капсулу – она обеспечивает защиту от фагоцитоза.
• Коклюшный экзотоксин отвечает за специфические симптомы, путём нейротоксического действия (избирательно поражает кашлевые рецепторы, как нервные окончания, расположенные в бронхах; также непосредственно действует на кашлевой/дыхательный центр в продолговатом мозге - формируется порочный круг патологического кашля).
Также экзотоксин формирует гистаминсенсебилизирующее и лимфоцитозстимулирующее действие.
• Трахеальный цитотоксин является «правой рукой» коклюшного токсина, т.к помогает ему формировать этот порочный круг изнуряющего кашля путём повреждения мерцательного эпителия респираторного тракта - это приводит к остановке мерцательных движений и застою бронхиальной жидкости, а на месте внедрения возбудителя формируется кровоизлияние и некроз, в итоге кашлевые рецепторы раздражаются ещё больше.
• Дермонекротоксин обладает нейротропностью, т.е избирательное возбуждает нейроны в продолговатом мозге, но не только кашлевого центра, но и сосудодвигательного, как следствие этого возникают сосудистые нарушения.
• Эндотоксин выделяется только после гибели возбудителя и обладает токсическо-пирогенным действием (это объясняет общеклинические симптомы катарального периода).
• Возбудитель продуцирует уреазу – это фермент, обеспечивающий разложение мочевой кислоты на аммиак (токсичен) и двуокись углерода.
• Наличие ферментов патогенности обеспечивает проникновение возбудителя в глублежащие ткани респираторного отдела. К ним относятся: гиалуронидаза – разобщает межклеточные соединения, лецитиназа – расщепляет фосфолипидный слой мембраны, коагулаза – обеспечивает свёртывание плазмы.
• Способность к выраженной изменчивости патогенных (вредоносных) свойств, что приводит к формированию устойчивости к поствакцинальному заражению. Но после перенесения заболевания формируется стойкий, напряжённый почти пожизненный иммунитет.
Возбудитель очень чувствителен к факторам внешней среды: УФИ, высушивание, действие дезинфектантов, во внешней среде устойчив в течении нескольких часов и летуч на расстоянии 2,5 м.
Восприимчивость повсеместная, без половых и возрастных ограничений. Как таковой, принципа сезонности нет, т.к возбудитель циркулирует в течении всего года, но как и все респираторные инфекции, вспышки регистрируются чаще в осенне-зимний период. Возможность заболевания снижается при хорошей напряжённости поствакцинального иммунитета и низкой инфицирующей дозы возбудителя. В последние десятилетия регистрируется тенденция роста заболеваемости из-за:
• изменчивости патогенных свойств (антигенный дрейф) к поствакцинальному иммунитету;
• снижения эффективности старых вакцин;
• низкого уровня привитости;
• ослабления постпрививочного иммунитета из-за дефектов иммунизации.
Причины заражения коклюшем
Источник – больной человек. Наиболее опасны с атипичным и стёртым течением, также те, кто находится на последних днях инкубационного периода (включая все остальные клинические этапы) ≈ 25-30 дней. Сложность предотвращения заражения от источника состоит в том, что инкубационный период невозможно заметить, а катаральный период при коклюше проходит в лёгкой форме и на него не обращают внимания, даже при возникновении кашля (т.к он начинается постепенно, с нарастанием). В результате этого, изоляция зачастую становится запоздалой.
Пути заражения – аэрогенный (за счёт воздушно-капельного механизма передачи при тесном и длительном контакте). Также регистрировались заражения от домашних и диких животных, но не коклюшем, а коклюшеподобным заболеванием (Bordetella bronchiseptica).
Симптомы коклюша
Инкубационный период длится 3-14 дней (чаще 5-7), этот период начинается от момента внедрения возбудителя, до первых клинических симптомов. Аэрогенным путём возбудитель проникает через верхние дыхательные пути и крепится к реснитчатому эпителию. По мере достижения критического количества возбудителя, начинается следующий период – катаральный. С последних дней этого периода, больной заразен.
 Катаральный период длится 10-14 дней, не отличается какими-либо особенностями (т.е ↑t° до 39, насморк, недомогание). Единственным отличием является характер кашля: он сухой, навязчивый, чаще начинается к вечеру или ночью, не облегчается приёмом симптоматических средств. С каждым днём кашель становится всё сильнее, обусловлено это действием токсинов – коклюшного и трахеального. Коклюшный токсин, как было упомянуто выше, формирует порочный круг – раздражая кашлевые рецепторы бронхов, по нервным волокнам идёт импульсация в кашлевой центр продолговатого мозга, там где формируется патологический очаг постоянного возбуждения (также за счёт прямого действия токсина на этот центр), далее по обратной связи, этот очаг даёт импульсы к кашлевым рецепторам бронхов (от которых импульсы пришли изначально) – так формируется питающие друг друга патологические очаги. При том, кашлевой центр в продолговатом мозге становится возбудим до такой степени, что реагирует практически на любой раздражитель (световой, звуковой, эмоциональный), вызывая кашель. Действие трахеального токсина подобно коклюшному, но только через механическое раздражение – он вызывает застой мукоцилиарной жидкости бронхов, что также является раздражителем кашлевых рецепторов (они же являются механическими и рецепторами давления), а дальше вливается в этот порочный круг.
Катаральный период длится 10-14 дней, не отличается какими-либо особенностями (т.е ↑t° до 39, насморк, недомогание). Единственным отличием является характер кашля: он сухой, навязчивый, чаще начинается к вечеру или ночью, не облегчается приёмом симптоматических средств. С каждым днём кашель становится всё сильнее, обусловлено это действием токсинов – коклюшного и трахеального. Коклюшный токсин, как было упомянуто выше, формирует порочный круг – раздражая кашлевые рецепторы бронхов, по нервным волокнам идёт импульсация в кашлевой центр продолговатого мозга, там где формируется патологический очаг постоянного возбуждения (также за счёт прямого действия токсина на этот центр), далее по обратной связи, этот очаг даёт импульсы к кашлевым рецепторам бронхов (от которых импульсы пришли изначально) – так формируется питающие друг друга патологические очаги. При том, кашлевой центр в продолговатом мозге становится возбудим до такой степени, что реагирует практически на любой раздражитель (световой, звуковой, эмоциональный), вызывая кашель. Действие трахеального токсина подобно коклюшному, но только через механическое раздражение – он вызывает застой мукоцилиарной жидкости бронхов, что также является раздражителем кашлевых рецепторов (они же являются механическими и рецепторами давления), а дальше вливается в этот порочный круг.
Период спазматического кашля длится от 2-8 недель и более. В этот период люди становятся мучениками, т.к каждый приступ кашля это борьба за вдох. Появляется яркая специфическая симптоматика и на первый план выступает пароксизмальный (припадочный) кашель, которому предшествует своеобразная аура в виде першения и щекотания в горле (либо чихания), после этого следуют приступы кашля: кашлевые толчки следующие один за другим без возможности вдоха. Кашель «лающий», сухой, с очень густой и трудноотходящей мокротой (по консистенции как строительный селекон). В такие периоды у малышей возможны приступы апноэ (остановка дыхания).
Кашель возникает в вечернее/ночное время и не купируется обычными протикашлевыми средствами. Как только удаётся сделать вдох, воздух со свистом устремляется через спазмированную голосовую щель, что объясняет формирование «свистящего вдоха» или «реприза».
В этот период также наблюдаются изменения со стороны сердечно-сосудистой системы, но не только из-за нарушения компенсаторных способностей, а также по причине непосредственного влияния дермонекротоксина на сосудодвигательный центр, в итоге формируются следующие проявления: спазм сосудов, увеличение артериального и венозного давления, нарушение сосудистой проницаемости - как следствие этого, бледность кожных покровов, акроцианоз (синюшность носогубного треугольника), геморрагические кожные проявления и инъецированность склер. Как следствие вышеперечисленного, усиливается нагрузка на сердце, что может привести к осложнениям, особенно если оно скомпрометировано.
Из-за частых и длительных кислородных голоданий возникает гипоксия (понижение уровня кислорода в крови) и в первую очередь страдает ЦНС: энцефалопатия, проявляющаяся общим беспокойством, гиподинамией, нарушением сна, судорожной готовностью.
Период выздоровления длится в течении 3 недель (может затянуться и до 6 месяцев). Характеризуется постепенным спадом кашля (он уже не такой мучительный и приступообразный). Но даже после выздоровления патологически доминантный очаг в кашлевом центре продолговатого мозга оставляет свои изменения (порог чувствительности снижается) и, при самых распространённых респираторных заболеваниях, кашель всё равно приобретает коклюшеподобный оттенок.
Есть особенности течения, при которых симптомы не соответствуют стандартам:
• Атипичная форма заболевания (симптомы стёрты и нет последовательной смены периодов)
• Особенности течения у детей раннего возраста: наличие среднетяжёлой и тяжёлой форм, при которых симптомы гораздо ярче + вместо кашля появляется его эквивалент в виде чихания, икоты или крика + у детей 1 года жизни возможна утрата приобретённых навыков, особенно моторных и речевых + чаще поражается ЦНС и формируется судорожная готовность. При наличии кашля, на уздечке языка формируется маленькая ранка в результате частого раздражения при кашле.
• У привитых лиц возможно повторное заболевание, но оно протекает в лёгкой или атипичной форме.
• Особенности современного течения заболевания – чаще протекает как микст-инфекция, т.е в сочетании с другими вирусными или бактериальным возбудителями.
Диагностика коклюша
1. Объективная оценка возможна в катаральном и судорожном периоде, при оценке характера кашля.
2. ОАК: ↑Лц и ЛФ, СОЭ↑ или в норме
3. На рентгенограмме: увеличение прозрачности легочной ткани, низкое стояние и уплощение купола диафрагмы, расширение легочных корней, наличие долевых или сегментарных ателектазов.
4. Лабораторная диагностика:
- Бактериологический метод (выделение возбудителя в исследуемом материале – мокроте или слизи из верхних дыхательных путей). Получение отрицательных результатов, при наличии соответствующей клинической симптоматики, не даёт права исключать диагноз!
- Серологический метод направлен на определение антител путём постановки РА (реакции агглютинации) и РНГА (реакции непрямой гемагглютинации) – используется метод парных сывороток и смотрят за нарастанием титра антител.
Лечение коклюша
1. Этиотропное лечение направлено на уничтожение возбудителя. При этом заболевании назначаются антибиотики, направленные против конкретного возбудителя коклюша (сумамед), но до получения бактериологических результатов, возможно назначение широкоспекторных препаратов, со сменой их в дальнейшем на необходимый. Этиотропная терапия назначается на всём протяжении катарального периода, в среднем 2 недели.
2. Патогенетическая и симптоматическая:
- для купирования брнхоспазма и бронхообструкции, назначают эуфиллин, а также ингаляции с беродуалом и беротеком,
- средства, угнетающие кашлевой рефлекс (детям до 3 лет – неокодион, кодипронт; стурше 3 лет – стоптуссин, синекод, тусупрекс),
- муколитические средства, улучшающие отхождения мокроты – ингаляция с препаратами амброксол и бромгексин,
- препараты для восстановления гемодинамики и обменных процессов в ЦНС - пирацетам,
- иммунные препараты: иммуномодуляторы и иммуностимуляторы,
- препараты метаболической реабилитации, пополняют резервные способности организма – витаминные комплексы.
При более тяжёлых клинических симптомах больных госпитализируют, в больнице к проводимому лечению добавляют: оксигенотерапию, глюкокортикоиды, возможно применение противококлюшного антитоксического иммуноглобулина человеческого.
Осложнения коклюша
- Со стороны респираторного тракта (дыхательных путёй): эмфизема, ателектазы, бронхиты, пневмонии
- Сердце и сосуды: кровоизлияния, миокардиодистрофии, кардиты
- ЦНС: энцефалопатии, отёки головного мозга
- ЛОР органы: отиты и разрывы барабанной перепонки
Профилактика коклюша
1. Изоляция больных: до 7 лет – на 25 дней, старше 7 лет – до прекращения острых проявлений. После выздоровления прививки, если они совпадают с календарными прививочными показателями, откладываются на 1 месяц или на 2 месяца при развитии осложнений. За всеми контактными лицами, устанавливают медицинское наблюдение в течении 14 дней, с 2-ух кратным бактериологическим исследованием.
2. Вакцинация проводится в 3 месяца → в 4,5мес → 6 мес→ 18 мес (в соответствии с национальным календарём прививок). Используются следующие прививки: АКДС (отечественная), Тетракокк (Французкая), Инфанрикс (последняя и наиболее надёжная).
Врач терапевт Шабанова И.Е.






Комментарии