Артрит — заболевание суставов, сопровождающееся их воспалением.
Воспалительный процесс возникает преимущественно в синовиальной (внутренней) оболочеке (сумке) сустава. Это состояние носит название синовит и сопровождается скоплением выпота в синовиальной полости – синовиальной жидкости. Воспалительный экссудат создает условия для еще большего застоя венозного и лимфатического оттока в области сустава, что приводит к прогрессированию артрита. В процесс вовлекаются другие составляющие сустав структуры – головки (эпифизы) костей, хрящи, ткани суставной сумки, связки, сухожилия и другие околосуставные мягкотканевые компоненты. Артрит одного сустава в медицинской литературе называется моноартрит, нескольких (многих) суставов – полиартрит.
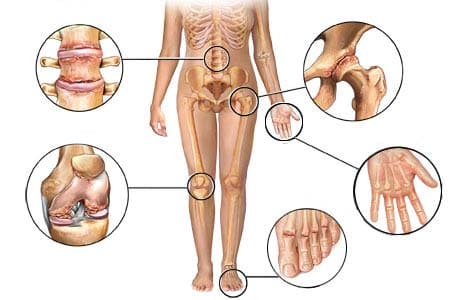
Причины развития артрита
Причины развития артрита многообразны. Это и инфекции сустава и перенесенные травмы (как острые – удары, автоаварии, падения на сустав, так и хронические травмы-перегрузки), аллергии и аутоиммунные процессы с формированием антител, разрушающих собственные ткани организма – компоненты сустава.
Существует множество различных заболеваний сопровождающихся артритом – такие, как ревматоидный артрит, подагра, псориатический артрит, артрит при синдроме рейтера. Многие аутоиммунные процессы с поражением соединительной ткани – васкулиты, сифилис, гонорея, ревматизм, другие системные заболевания могут сопровождаться артритом.
Симптомы артрита и диагностика артрита
Симптомы артрита: пораженный сустав болит, в нем наблюдается скованность движений, местное повышение температуры мягких тканей, гиперемия (покраснение), припухлость (отек), наблюдается выпот синовиальной жидкости или специфического экссудата в полость сустава с увеличением его размеров, набуханием. Возможны сопутствующие артриту клинические проявления общей интоксикации и аутоиммунных процессов (лихорадка, общая слабость). В анализах наблюдается повышение СОЭ и количества лейкоцитов, может присутствовать с-реактивный белок.
К сожалению, однотипность симптомокомплексов при разных этиологиях (причинах) заболевания затрудняет точную и своевременную постановку диагноза. Для врача-специалиста и самого больного в диагностике важную роль имеют другие сопутствующие артриту признаки – состояние кожных покровов (высыпания, и т.д.), сердца, почек, дыхательных путей. Приступообразное течение артрита особенно характерно для ревматизма, для синдрома Рейтера характерно развитие артрита после острого, но достаточно быстро проходящего инфекционного уретрита (воспаление уретры, возможно мочевого пузыре – с резью при мочеиспускании), энтероколита (воспаление кишечника с диареей и метеоризмом). Для подагры показательна манифестация болезни после приема алкоголя. Для ревматического артрита характерно симметричное поражение периферических мелких суставных систем кистей и стоп, для болезни Бехтерева или синдрома Рейтера – боли, ограничение подвижности, чувство скованности в позвоночнике. Поражение сустава 1го пальца стопы наиболее характерно для подагры. При псориатическом артрите часто поражаются концевые межфаланговые суставы, сопровождаясь выраженным отеком (палец подобен сосиске) и багрово-синюшным оттенком кожи. При системной красной волчанке артрит сочетается с покраснением в виде бабочки на лице и поражением почек.
В диагностики существуют специальные лабораторные тесты – методы исследования направленные на выявление особых иммунных комплексов, антигенов бактерий и других специфических составляющих системного поражения. Возможно проведение артроскопии, анализа синовиального выпота, биопсии тканей сустава.
Лечение артрита
Основа лечения артрита – это лечение его причинного заболевания. Для локального лечения суставов артрологии и ревматологи используют физиотерапевтические процедуры, внутрисуставные лечебные инъекции, общее неспецифическое противовоспалительное лечение.
Хорошие дополнительные возможности в лечении артритов предоставляет рефлексотерапия, метод су-джок и в период ремиссии заболевания – метод остеопатии. Остеопатия позволяет восстановить околосуставной кровоток, способствует уменьшению фибротизации мышц, связок, профилактики слипания околосуставных сумок. При наличии сопутствующих механических повреждений сустава (хронической микротравматизации при смещении крестца, поясничного отдела позвоночника, тазобедренных суставов – при артрите коленного сустава (гонартрит) и артрите суставов стопы, поражении шейного отдела позвоночника, ключиц, ребер и лопатки при артрите плечевого или локтевого сустава) врач-остеопат может существенно уменьшить болевой синдром и патологическую симптоматику, проведя гармонизацию мышечных и скелетных нагрузок и соотношений в смежных суставах.
Прогноз
Прогноз в течении артритов неоднозначен, зависит от состояния иммунитета пациента, особенностей первичного заболевания, тяжести местных суставных изменений. Возможно как полное выздоровление с восстановлением всех суставных функций, так и разрушение сустава (деформирующий артрит, артроз, деструкция сустава) с последующим анкилозированием (замыканием, неподвижностью сустава). В этих ситуациях может быть показано оперативное лечение сустава – эндопротезирование. После эндопротезирования в большинстве случаев необходимо восстановление функции окружающих сустав мягких тканей – наряду с другими функциональными способами лечения, остеопатия может быстро снять послеоперационный болевой синдром, нормализовать тонус окружающих сустав мышц, увеличить подвижность в смежных суставах.
Лечение артрита стволовыми клетками
В будущем можно будет лечить артрит без сложных операций, достаточно использовать магнитные бусинки и стволовые клетки, считают английские ученые. Новый метод испробован на мышах.
Алисия Эль Хадж (Alicia El Haj) из Университета Кииле (Великобритания) разработала вместе с коллегами магнитные бусинки меньше двух микрометров в диаметре, которые присоединяются к рецепторам на мезенхимных стволовых клетках человека. Эти клетки, которые выделяют из жировой ткани или костного мозга, способны подавлять иммунный ответ организма и дают начало разным видам соединительной ткани: жировой и хрящевой, мышечной и костной. При включении магнитного поля бусинки начинают двигаться, деформируя поверхность клеток и заставляя их открывать поры. В результате приток ионов калия запускает каскад реакций внутри клетки, которые определяют, во что она превратится.
Ученые имплантировали мезенхимные стволовые клетки человека, покрытые магнитными бусинками, в спины мышей и использовали магнитное поле, чтобы превратить клетки в хрящевые ткани, рассказала Эль Хадж на встрече по стволовым клеткам в Оксфорде. Теперь ее группа планирует лечить коленные суставы у коз с помощью магнитных стволовых клеток, которые были разработаны вместе с компанией Magnecell. Они надеются, что магнитное поле будет доставлять стволовые клетки к суставам и способствовать их превращению в хрящи.
Бусинки, которые Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США уже одобрило к использованию в качестве усилителя медицинских изображений, быстро распадаются и выводятся из организма. Присоединяя магнитные бусинки к другим рецепторам, из стволовых клеток можно вырастить другие ткани, замечает Эль Хадж.
Ревматоидный артрит
Ревматоидный артрит поражает людей самого разного возраста, но чаще всего тех, кому за 30. Среди женщин примерно в 5 раз больше болеющих ревматоидным артритом, чем среди мужчин. В целом же, по данным разных ученых, это заболевание поражает 1 - 2 % населения.
Причины ревматоидного артрита
Причины ревматоидного артрита до конца не изучены. Однако очевидно, что существует определенная наследственная предрасположенность к этой болезни. То есть члены семьи больного ревматоидным артритом имеют несколько больший шанс заболеть им, нежели другие жители данной местности (страны или города). Но подобное утверждение не должно звучать как приговор. Мы говорим лишь о теоретической вероятности. Заболевает же человек лишь при стечении нескольких неблагоприятных обстоятельств.
По всей видимости, способствовать развитию ревматоидного артрита может какая-то скрытая инфекция. Подтверждением служит то обстоятельство, что примерно в половине случаев этой болезни предшествует острое респираторное заболевание (ОРЗ), грипп, ангина или обострение хронических инфекционных заболеваний. Кроме того, достаточно часто ревматоидный артрит развивается как продолжение реактивного или инфекционного артрита.
Другой существенный фактор, провоцирующий развитие болезни - сильный эмоциональный стресс. Примерно у трети моих пациентов болезнь начиналась после тяжелых ударов судьбы: разводов, потери близких и т. д. А еще у 10% больных болезнь проявилась после сильного переохлаждения.
Симптомы ревматоидного артрита
Клинику "классического" ревматоидного артрита трудно спутать с симптомами других суставных заболеваний. В подавляющем большинстве случаев в начале болезни происходит воспаление и припухание пястно-фаланговых суставов указательного и среднего пальцев рук (речь идет о суставах, находящихся у основания этих пальцев, то есть в области выпирающих косточек сжатого кулака). Такое воспаление пястно-фаланговых суставов чаще всего сочетается с воспалением и припуханием лучезапястных суставов. Что характерно, воспаление суставов симметрично, как и при ревматизме - то есть если поражены суставы на правой руке, то почти обязательно поражаются такие же суставы на левой руке. Но в отличие от ревматизма при ревматоидном артрите воспаление в этих суставах стойкое, отечность и боль в них держатся от нескольких месяцев до нескольких лет.
Одновременно с воспалением суставов верхних конечностей при ревматоидном артрите почти всегда происходит поражение мелких суставов стоп. Воспаляются суставы, находящиеся в основании пальцев, что проявляется болями при нажатии под "подушечками" пальцев ног. Симптоматично, что суставы ног воспаляются также симметрично (на правой и левой конечности), как и на руках.
Боли в суставах усиливаются чаще всего во второй половине ночи, под утро. Примерно до полудня боли очень интенсивные; пациенты сравнивают их с зубной болью. Однако после полудня боли становятся слабее, а вечером они вообще незначительны. Облегчение длится до середины ночи, но около 3 - 4 часов приступы болей в суставах возобновляются.
Помимо интенсивных болей для ревматоидного артрита характерен симптом "утренней скованности". Больные описывают утреннюю скованность как чувство "затекшего тела и суставов" или как ощущение тугих перчаток на руках и тугого корсета на теле".
При вялом, мягком течении ревматоидного артрита утренняя скованность исчезает обычно через полчаса-час после того, как больной встал с постели. Но при тяжелом течении болезни это неприятное ощущение может сохраняться до часу дня и даже долее.
Очень часто перечисленные симптомы сопровождаются у больных чувством слабости, ухудшением сна и аппетита, умеренным повышением температуры (до 37,2 - 38?), ознобами. Нередко больные худеют, иногда значительно.
По мере развития болезни, в ее развернутой стадии в патологический процесс вовлекаются все новые суставы. Довольно часто воспаляются колени, локти, голеностопные и плечевые суставы. При этом болезнь носит волнообразный характер: периоды ухудшения самочувствия у больного сменяются периодами спонтанных улучшений.
После стрессов, простуд или переохлаждений состояние больного может вновь существенно ухудшаться. Вдобавок ко всему со временем к поражению суставов прибавляются различные осложнения в деятельности внутренних органов. Часто происходит ревматоидное поражение легких, сердца, печени, почек, сосудов и кишечника. Подобные осложнения не только способны серьезно ухудшить и без того не идеальное состояние больного, но могут даже создать угрозу его жизни.
Именно поэтому важно браться за лечение ревматоидного артрита как можно раньше, чтобы прервать развитие болезни в начальной стадии, не доводя дело до осложнений и не дожидаясь необратимых последствий.
Лечение ревматоидного артрита
Принципы лечения ревматоидного артрита
Вылечить ревматоидный артрит непросто. Собственно говоря, добиться полного излечения этой болезни удается в очень редких случаях, поскольку большинство применяемых в наше время лекарств обладает лишь симптоматическим действием. Такие препараты устраняют проявления болезни (боль, воспаление суставов), но не влияют на ее причины.
К примеру, как средство первой помощи при суставных болях используют нестероидные противовоспалительные препараты (НПВП): флексен, диклофенак, индометацин, пироксикам, бруфен и др. НПВП способны существенно облегчить жизнь больного, хотя вылечить ревматоидный артрит с помощью одних нестероидных противовоспалительных препаратов невозможно.
НПВП действуют именно в период их применения, без явного прицела на будущее. А поскольку при ревматоидном артрите принимать лекарства приходится длительно, "классические" нестероидные противовоспалительные средства могут вызвать различные побочные эффекты. Чаще всего они негативно влияют на работу желудка, провоцируя в некоторых случаях развитие гастрита или даже язвенной болезни.
К счастью, развитие фармакологии не стоит на месте, и учеными была разработана новая группа нестероидных противовоспалительных препаратов - появились так называемые "селективные" противовоспалительные средства. Селективные НПВП (препарат мовалис) действуют значительно мягче "классических" и намного реже дают какие-либо осложнения. Мовалис при ревматоидном артрите в большинстве случаев может применяться длительно, на протяжении нескольких месяцев, а иногда даже лет, с минимальным риском развития побочных эффектов.
Кроме НПВП, для оказания быстрой помощи страдающим ревматоидным артритом многие врачи, особенно зарубежные, не задумываясь, назначают противовоспалительные кортикостероидные гормоны (преднизолон, метилпред, гидрокортизон и т. д.).
Применение таких гормонов почти всегда способствует явному улучшению состояния пациента. Сразу уменьшается боль в суставах, исчезает утренняя скованность, слабость и ознобы. Естественно, за такой быстрый результат любой пациент готов платить деньги, причем не малые, - что является главным стимулом западной медицины.
К сожалению, принимающим кортикостероидные гормоны больным часто невдомек, что они получают достаточно мощный удар по всем системам организма. Ведь кортикостероиды - гормоны стресса. И пока пациент принимает такие гормоны, ему хорошо. Но стоит их отменить или снизить дозу, болезнь накинется на человека буквально с удвоенной или утроенной силой. К тому же у таких гормонов огромное количество противопоказаний, а кроме того, они снижают иммунитет.
Так что прежде, чем назначить пациенту гормонотерапию, врач должен трижды взвесить, чего будет больше от такого лечения - вреда или пользы.
Вы можете спросить меня: если противовоспалительные и гормональные средства снимают боль и воспаление только в период их применения, действуют именно "на сейчас", то чем же тогда следует попытаться вылечить больного?
Главным средством лечения ревматоидного артрита являются так называемые базисные препараты. Они воздействуют на почву, порождающую болезнь, ее "базис". Применяются эти средства с прицелом на будущее, в расчете на их способность влиять на причины болезни и прерывать ее развитие. Но нужно иметь в виду, что в отличие от гормонов и НПВП базисные препараты не дают сиюминутного положительного эффекта, то есть они не устраняют симптомов болезни в первые дни и недели применения лекарств. Как правило, они способны подействовать не раньше, чем через месяц, - в этом существенный недостаток базисных препаратов.
В настоящее время в качестве базисной терапии используют чаще всего препараты пяти групп: соли золота, антималярийные средства, антимикробный препарат сульфасалазин, иммуноподавляющие средства и пеницилламин.
Препараты золота (кризанол, ауранофин) - самая популярная у ревматологов группа базисных препаратов для лечения ревматоидного артрита. Препараты золота приносят существенное облегчение примерно 70% больных, но у трети пациентов могут наблюдаться осложнения в ходе лечения ревматоидного артрита: аллергическая кожная сыпь, воспаление слизистой рта, угнетение кроветворения и ухудшение в деятельности почек.
Д-пеницилламин (купренил) обычно назначается в тех случаях, когда золототерапия не приносит больному облегчения или когда препараты золота приходится отменять из-за побочных реакций. Однако Д-пеницилламин, по эффективности не уступающий препаратам золота, довольно токсичный препарат, который значительно чаще вызывает осложнения. Обычно они проявляются в первые два месяца применения лекарства, но, к счастью, быстро исчезают после отмены препарата.
Осложнения могут проявляться кожной сыпью, расстройством деятельности желудка и кишечника, воспалением почек, желтухой, возникающей из-за застоя желчи, а также изменением состава крови. Поэтому при использовании Д-пеницилламина в качестве "базисного" средства больному необходимо первое время один раз в неделю сдавать анализ крови и раз в две недели - анализ мочи. Важно учитывать, что Д-пеницилламин противопоказан беременным женщинам и тем пациентам, у которых имеются заболевания крови и почек.
Сульфасалазин (салазопиридазин) - антимикробный препарат, несколько менее эффективный, чем препараты золота, но успешно конкурирующий с Д-пеницилламином, тем более что переносится он гораздо лучше, чем эти лекарства. Побочные эффекты от сульфасалазина развиваются только у 10 - 20% больных, и эти осложнения никогда не бывают тяжелыми. Проявляются они в основном расстройством стула и кожной сыпью.
Умаляет достоинства препарата лишь медленное развитие его лечебного эффекта. Улучшение состояния при лечении ревматоидного артрита сульфасалазином обычно отмечается лишь после трех месяцев терапии, а "пик формы" достигается спустя шесть месяцев, по прошествии которых лечение ревматоидного артрита сульфасалазином заканчивают.
Антималярийные препараты делагил и плаквенил когда-то использовались инфекционистами для лечения тропической лихорадки (малярии). Однако в ХХ веке на них обратили внимание и ревматологи. Они заметили, что при очень длительном применении делагил и плаквенил способны влиять на активность ревматоидного процесса.
Хотя эффективность этих препаратов не очень велика и действуют они медленно, мы вынуждены их использовать и поныне, поскольку ощущаем относительный дефицит антиревматоидных средств. Ведь иногда возникают ситуации, когда другие базисные средства безуспешно перепробованы и отменены из-за неэффективности или выраженного побочного действия. Тогда-то и приходится использовать пусть слабые, но все же обладающие специфическим антиартритным действием делагил и плаквенил.
Цитостатические перпараты, или так называемые иммунодепрессанты (метотрексант, азатиоприн, циклофосфан, хлорбутин, лейкеран) заимствованы ревматологами у онкологов. Цитостатики применяются в онкологии для подавления иммунной системы и торможения деления клеток, в том числе раковых. Причем онкологическим больным эти средства назначаются в огромных дозах, что приводит к большому количеству осложнений. В связи с этим и врачи, и больные очень настороженно относятся к применению цитостатиков, опасаясь тяжелых побочных эффектов.
Однако когда речь идет о применении этих лекарств в лечении ревматоидного артрита, опасность явно преувеличивается, ведь в артрологии цитостатики используются в значительно меньших дозах, чем в онкологиии, - примерно в 3 - 10 раз меньших! Такие небольшие количества иммунодепрессантов редко вызывают побочное действие, а вот терапевтический эффект чаще всего бывает значительным. Использование цитостатиков помогает как минимум 70% больных, причем наибольшую пользу лекарства приносят страдающим быстро прогрессирующей тяжелой формой ревматоидного артрита.
Побочные явления возможны у 15 - 20% пациентов, и редко бывают тяжелыми. Чаще всего это аллергические сыпи, ощущение "мурашек" на коже, расстройство стула и умеренные нарушения мочеиспускания. Все эти проявления обычно исчезают сразу после отмены препаратов.
Если же все в порядке и пациент легко переносит цитостатическую терапию, можно ждать явного улучшения самочувствия уже через 2 - 4 недели после начала лечения ревматоидного артрита.
Средства для лечения ревматоидного артрита
Итак, существует пять групп базисных средств для лечения ревматоидного артрита. Их достоинства и недостатки мы только что рассмотрели. Но какое же лекарство предпочесть в каждом конкретном случае? Вот на этот вопрос может ответить только ваш лечащий ревматолог. Только он знает (во всяком случае, должен знать), когда и какое базисное средство следует применить в вашем случае. Хотя недостаток базисных средств как раз в том, что трудно бывает угадать со стопроцентной вероятностью, даст ли лекарство терапевтический эффект. Только через месяц-другой применения препарата можно получить ответ на этот вопрос. И если препарат не действует, то приходится его менять и снова ждать результата месяц-два.
Таким образом, на подбор базисной терапии порой уходит четыре - шесть месяцев. Срок, безусловно, чрезвычайно долгий для болеющего человека, но приходится смиряться - другого выбора у нас нет. Можно, правда, попытаться улучшить состояние пациента на этот срок с помощью местного воздействия на суставы. Для этой цели применяются аппликации димексида, лазеротерапия, криотерапия и внутрисуставные введения кортикостероидных гормонов.
Аппликации с димексидом наносят на наиболее воспаленные и болезненные суставы. У ревматоидных больных улучшение отмечается после 6 - 7 дней терапии димексидом и становится еще более заметным после двухнедельной серии аппликаций. В общей сложности положительный эффект выражен у 80% больных.
Внутрисуставное введение кортикостероидных гормонов (кеналога, гидрокортизона, дипроспана, флостерона) помогает больному пережить период особо острого воспаления отдельных суставов. При внутрисуставном введении гормоны довольно быстро снимают боль и уменьшают воспаление сустава, но обычно лечебного эффекта хватает всего на две - три недели. Затем воспаление вновь начинает понемногу нарастать.
Внимание! Желательно проводить не более двух - трех введений кортикостероидов в каждый сустав. Кроме того, нужно помнить, что нельзя чересчур увлекаться инъекциями гормонов и делать их слишком часто - иначе гормоны начнут оказывать отрицательное воздействие на весь организм. Поэтому интервалы между такими процедурами должны быть не меньше 7 - 10 дней. Но, безусловно, внутрисуставные инъекции могут существенно облегчить жизнь больному даже в особо тяжелых случаях ревматоидного артрита.
Лазерная терапия оказывает при ревматоидном артрите мягкий противовоспалительный эффект. Применяется лазеротерапия и как отдельный метод лечения ревматоидного артрита, и в сочетании с базисной терапией.
Лазером облучают не суставы пациента, а область локтевой вены - то есть излучение воздействует на кровь, циркулирующую внутри организма. Считается, что после облучения крови лазером в организме происходят разнообразные положительные сдвиги: нормализуется иммунитет, улучшается кровоснабжение органов и тканей, уменьшается любое воспаление и подавляются очаги инфекции.
Наиболее благоприятные результаты отмечаются у пациентов с вялотекущей, мягкой формой ревматоидного артрита. При тяжелых формах болезни лазер малоэффективен
Курс лечения ревматоидного артрита состоит из 15 - 20 процедур, проводимых через день.
Криотерапия (лечение местным замораживанием) с успехом применяется как в острой, так и в хронической фазе ревматоидного артрита. Лечение это практически безвредное и не имеет противопоказаний; к сожалению, оно дорогостоящее. Улучшение после криотерапии отмечается у 60 - 70% больных ревматоидным артритом.
Остальные физиотерапевтические процедуры, включая массаж, проводятся только тогда, когда минует обострение ревматоидного артрита и показатели крови придут в норму. Физиотерапию делают исключительно при нормальной температуре тела, хороших анализах крови и при отсутствии покраснения и отека суставов.





Комментарии
С 2007г по 2010 года мне пришлось пережить артрит ног. Мои близкие и друзья меня уже списали. Сначала на левой ноге под пяткой возле большого пальца опухоль, боль, покраснение, нагрев участка, потом жидкость стала плавать под и над пяткой возле других пальцев, потом голень и опять опухоль, нагрев и.т.д. Обувь не одеть. Страшная беда случилась тогда, когда заболела правая нога. Если при боли одной ноги приходилось хромать, то на двух пришлось ползать на коленках. И так целых 3 года. А работать надо.
Что только не приходилось делать, обращался к врачам, знахарям, а сколько попадал на разводе. Ничего не помогло.
Я сам себя вылечил. На дворе 2018 год. Да, где-то при сквозняке зимой бывает, что боли иногда наступают. Достаточно при этом одной таблетки Дефлофенакта, чтобы предупредить артрит.
Хочу повториться, здесь важен сам процесс лечения.
с наступлением ночи суставы выкручивают,ноч ами не спит сидит на долорене,сейчас опух сустав пальца ничего не можем сделать,очень больно смотреть на то как мучиться дорогой для тебя человек!
Если у кого есть что сказать не пожалейте времени,сейчас такая жизнь паскудная,очень мало людей которые люди!