 Заболевания сердечно-сосудистой системы являются ведущей причиной смертности и инвалидности во всем мире. По данным исследователей, в Российской Федерации смертность от сердечно-сосудистых заболеваний в 8 раз выше, чем во Франции, и составляет примерно 58% от общей структуры смертности. Ежегодно от сердечно-сосудистых в нашей стране умирает более 1,2 миллиона человек, в то время как в Европе чуть более 300 тыс. Ведущая роль в структуре смертности от сердечно-сосудистых заболеваний принадлежит ишемической болезни сердца (ИБС) – 35%. Если так продолжится и далее, то население России к 2030 году составит примерно 85 млн. Это пугающие цифры. Но ситуацию изменить можно и нужно, если каждый из нас будет знать о ней. «Знаешь – вооружен» - говорили древние.
Заболевания сердечно-сосудистой системы являются ведущей причиной смертности и инвалидности во всем мире. По данным исследователей, в Российской Федерации смертность от сердечно-сосудистых заболеваний в 8 раз выше, чем во Франции, и составляет примерно 58% от общей структуры смертности. Ежегодно от сердечно-сосудистых в нашей стране умирает более 1,2 миллиона человек, в то время как в Европе чуть более 300 тыс. Ведущая роль в структуре смертности от сердечно-сосудистых заболеваний принадлежит ишемической болезни сердца (ИБС) – 35%. Если так продолжится и далее, то население России к 2030 году составит примерно 85 млн. Это пугающие цифры. Но ситуацию изменить можно и нужно, если каждый из нас будет знать о ней. «Знаешь – вооружен» - говорили древние.
Строение и функция сердца, коронарные артерии
Чтобы разобраться в ИБС, давайте для начала рассмотрим то, что поражает ИБС – наше сердце.
Сердце это полый мышечный орган, состоящий из четырех камер: 2-х предсердий и 2-х желудочков. По размерам оно равно сжатому кулаку и находится в грудной клетке сразу за грудиной. Масса сердца примерно равна 1/175 -1/200 от массы тела и составляет от 200 до 400 граммов.
Условно можно поделить сердце на две половины: левую и правую. В левой половине (это левое предсердие и левый желудочек) течет артериальная кровь, богатая кислородом, от легких ко всеми органам и тканям организма. Миокард, т.е. мышца сердца, левого желудочка очень мощный и способен переносить высокие нагрузки. Между левым предсердием и левым желудочком находится митральный клапан, состоящий из 2-х створок. Левый желудочек открывается в аорту через аортальный (он имеет 3 створки) клапан. В основании аортального клапана со стороны аорты находятся устья коронарных или венечных артерий сердца.
Правая половина, состоящая также из предсердия и желудочка, прокачивает венозную кровь, бедную кислородом и богатую углекислым газом от всех органов и тканей организма к легким. Между правым предсердием и желудочком находится трикуспидальный, т.е. трехстворчатый клапан, а желудочек от легочной артерии отделяет одноименный клапан, клапан легочной артерии.
Сердце находится в сердечной сумке, выполняющая амортизирующую функцию. В сердечной сумке находится жидкость, которая смазывает сердце и предотвращает трение. Ее объем может достигать в норме 50 мл.
Работает сердце по одному и единственному закону «Всё или ничего». Его работа совершается циклически. Перед началом сокращения сердце находится в расслабленном состоянии и пассивно заполняется кровью. Затем сокращаются предсердия и досылают в желудочки дополнительную порцию крови. После этого предсердия расслабляются.
Затем наступает фаза систолы, т.е. сокращения желудочков и кровь выбрасывается в аорту к органам и в легочную артерию к легким. После мощного сокращения желудочки расслабляются и наступает фаза диастолы.
Сердце сокращается благодаря одному уникальному свойству. Оно называется автоматизм, т.е. это способность самостоятельно создавать нервные импульсы и под их воздействием сокращаться. Такой особенности нет ни в одном органе. Генерирует эти импульсы особый участок сердца, находящийся в правом предсердии, так называемый водитель ритма. От него импульсы идут по сложной проводящей системе к миокарду.
Как мы уже говорили выше, сердце кровоснабжается за счет коронарных артерий, левой и правой, которые заполняются кровью только в фазу диастолы. Коронарные артерии играют решающую роль в жизнедеятельности сердечной мышцы. Кровь, протекающая по ним, приносит кислород и питательные вещества ко всем клеткам сердца. Когда коронарные артерии проходимы сердце работает адекватно и не устает. Если артерии поражены атеросклерозом и из-за этого узкие, то миокард не может работать на полную мощность, ему не хватает кислорода, и из-за этого начинаются биохимические, а потом и тканевые изменения, развивается ИБС.
Как выглядят коронарные артерии?
Коронарные артерии состоят из трех оболочек, с различным строением (рисунок).
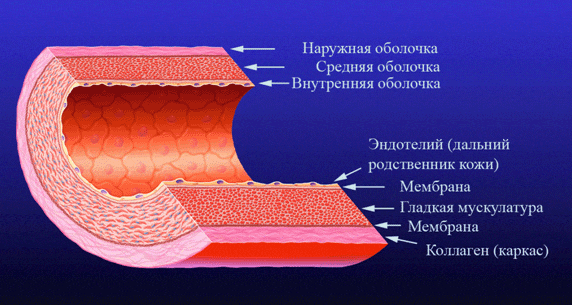
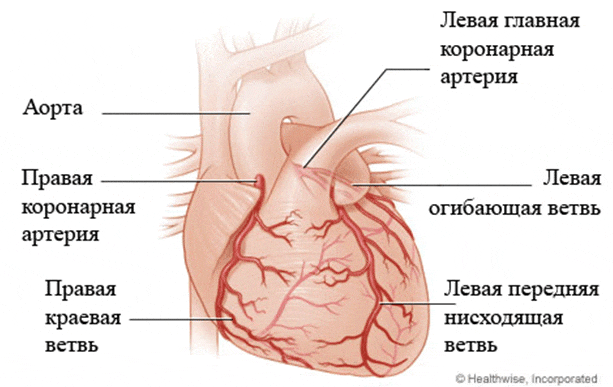
От аорты отходят две крупные коронарные артерии ― правая и левая. Левая главная коронарная артерия имеет две крупные ветви:
- Передняя нисходящая артерия, которая доставляет кровь к передней и передне-боковой стенке левого желудочка (рисунок) и к бóльшей части стенки, разделяющей изнутри два желудочка ежжелудочковая перегородка ― на рисунке не представлена);
- Огибающая артерия, которая проходит между левым предсердием и желудочком и доставляет кровь к боковой стенке левого желудочка. Реже огибающая артерия снабжает кровью верхнюю и заднюю часть левого желудочка
Правая коронарная артерия доставляет кровь к правому желудочку, к нижней и задней стенке левого желудочка.
Что такое коллатерали?
Основные коронарные артерии ветвятся на более мелкие кровеносные сосуды, которые образуют сеть по всему миокарду. Эти маленькие по диаметру кровеносные сосуды называются коллатералями. Если сердце здорово, роль коллатеральных артерий в снабжении миокарда кровью не значительна. При нарушении коронарного кровотока, вызванного препятствием в просвете коронарной артерии, коллатерали помогают увеличить приток крови к миокарду. Именно благодаря этим маленьким «запасным» сосудам размер поражения миокарда при прекращении коронарного кровотока в какой-нибудь основной коронарной артерии меньше, чем мог бы быть.
Ишемическая болезнь сердца
Ишемическая болезнь сердца – это поражение миокарда, вызванное нарушением кровотока в коронарных артериях. Именно поэтому в медицинской практике нередко используют термин коронарная болезнь сердца.
Какие симптомы бывают при ишемической болезни сердца?
Обычно у людей, страдающих ишемической болезнью, симптомы появляются после 50-ти лет. Они возникают только при физической нагрузке. Типичными проявлениями болезни являются:
- боль по середине грудной клетки (стенокардия);
- чувство нехватки воздуха и затрудненный вдох;
- остановка кровообращения из-за слишком частых сокращений сердца (300 и более в минуту). Это часто бывает первым и последним проявлением болезни.
Некоторые больные, страдающие ишемической болезнью сердца, не испытывают никаких болей и чувства нехватки воздуха даже во время инфаркта миокарда.
Для того чтобы узнать вероятность развития инфаркта миокарда в ближайшие 10 лет, используйте специальный инструмент: «Узнай свой риск»
Как узнать есть ли у вас ишемическая болезнь сердца?
Обратитесь за помощью к кардиологу. Доктор задаст вам вопросы, которые помогут выявить симптомы и факторы риска болезни. Чем больше у человека факторов риска, тем более вероятно наличие болезни. Влияние большинства факторов риска можно уменьшить, предупредив тем самым развитие болезни и возникновение ее осложнений. К таким факторам риска относятся курение, высокий уровень холестерина и артериального давления, сахарный диабет.
Кроме того, доктор осмотрит вас и назначит специальные методы обследования, которые помогут подтвердить или опровергнуть наличие у вас болезни. К таким методам относятся: регистрация электрокардиограммы в покое и при ступенчатом повышении физической нагрузки (стресс-тест), рентгенография грудной клетки, биохимический анализ крови (с определением уровня холестерина и глюкозы крови). Если ваш доктор по результатам беседы, осмотра, полученных анализов и проведенных инструментальных методов обследования заподозрит тяжелое поражение коронарных артерий, требующее операции, вам назначат проведение коронарографии. В зависимости от состояния ваших коронарных артерий и количества пораженных сосудов, в качестве лечения, помимо лекарственных препаратов, вам предложат либо ангиопластику, либо аортокоронарное шунтирование. Если же вы обратились к доктору вовремя, вам назначат лекарственные препараты, помогающие уменьшить влияние факторов риска, улучшить качество жизни и предотвратить развитие инфаркта миокарда и других осложнений:
- статины для снижение уровня холестерина;
- бета-блокаторы и ингибиторы ангиотензин-превращающего фермента для снижения артериального давления;
- аспирин для предупреждения образования сгустков крови;
- нитраты для облегчения прекращения боли при приступе стенокардии
Помните, что успех лечения во многом зависит от вашего стиля жизни:
- не курите. Это самое важное. У некурящих людей риск развития инфаркта миокарда и смерти значительно ниже, чем у курильщиков;
- питайтесь продуктами с низким содержанием холестерина;
- регулярно, каждый день в течение 30 минут занимайтесь физической нагрузкой (ходьба в среднем темпе);
- снижайте уровень ваших стрессов.
В разделе стиль жизнь даны подробные рекомендации по каждому пункту.
Что еще нужно делать?
- регулярно посещайте кардиолога. Доктор будет следить за вашими факторами риска, лечением и будет вносить изменения по мере необходимости;
- регулярно принимайте назначенные вам лекарственные препараты в дозах предписанных врачом. Не изменяйте свое лечение, не посоветовавшись с доктором;
- если доктор назначил вам нитроглицерин для снятия болей при стенокардии, всегда носите его с собой;
- сообщайте вашему доктору обо всех эпизодах болей за грудиной, если они возникнут вновь;
- измените свой стиль жизни в соответствии с данными рекомендациями.
Коронарные артерии и атеросклероз
У людей, имеющих предрасположенность, в стенках коронарных артерий накапливается холестерин и другие жиры, которые образуют атеросклеротическую бляшку (рисунок).
Почему атеросклероз является проблемой для коронарных артерий?
Здоровая коронарная артерия похожа на резиновую трубку. Она гладкая и гибкая и кровь течет по ней свободно. Если организму потребуется больше кислорода, на пример, во время физической нагрузке, здоровая коронарная артерия растянется и к сердцу поступит больше крови. Если коронарная артерия поражается атеросклерозом, она становится похожа на засоренную трубу. Атеросклеротическая бляшка суживает артерию и делает ее жесткой. Это приводит к ограничению притока крови к миокарду. Когда сердце начинает работать сильнее, такая артерия не может расслабиться и доставить больше крови и кислорода к миокарду. Если атеросклеротическая бляшка такая большая, что полностью перекрывает просвет артерии или эта бляшка разрывается и образуется сгусток крови, перекрывающий просвет артерии, то к миокарду не поступает кровь и его участок умирает.
Ишемическая болезнь сердца у женщин
У женщин риск развития ишемической болезни сердца возрастает в 2―3 раза после менопаузы. В этот период увеличивается уровень холестерина и повышается артериальное давление. Причины данного явления не совсем понятны. У женщин, страдающих ишемической болезнью сердца, проявления заболевания иногда отличается от симптомов болезни у мужчин. Так помимо типичной боли женщины могут испытывать одышку, изжогу, тошноту или слабость. У женщин инфаркт миокарда чаще развивается во время психического стресса или сильного страха, во время сна, в то время как «мужской» инфаркт миокарда часто возникает во время физической нагрузки.
Как женщине предупредить развитие ишемической болезни сердца?
Обратитесь к кардиологу. Доктор даст вам рекомендации по изменению стиля жизни, назначит лекарственные препараты. Кроме того, обратитесь к гинекологу для выяснения необходимости заместительной гормональной терапии после менопаузы.
Как нужно изменить стиль жизни?
- прекратите курить и избегайте мест, где курят другие люди;
- ежедневно в течение 30-ти минут прогуливайтесь в среднем темпе;
- ограничьте потребление насыщенных жиров до 10% рациона, холестерина до 300 мг/день;
- поддерживайте индекс массы тела в пределах 18,5―24,9 кг/м2 и объем талии в пределах 88 см;
- если вы уже болеете ишемической болезнью сердца, следите за проявлениями депрессии
- потребляйте умеренное количество алкоголя, если вы не употребляете алкоголь, не начинайте;
- придерживайтесь специальной диеты для уменьшения уровня артериального давления
- если, несмотря на изменение стиля жизни уровень артериального давления выше 139/89 мм рт. ст. ― обратитесь к кардиологу.
Какие лекарственные препараты нужно принимать?
Не предпринимайте никаких действий, не посоветовавшись с врачом!
- при промежуточном и высоком риске ишемической болезни сердца нужно соблюдать диету и принимать статины для снижения уровня холестерина;
- если у вас есть сахарный диабет, каждые 2―3 месяца проверяйте уровень гликированного гемоглобина. Он должен быть менее 7%;
- если у вас высокий риск развития ишемической болезни сердца, ежедневно принимайте аспирин в низких дозах;
- если вы переносили инфаркт миокарда или у вас стенокардия, принимайте бета―блокаторы;
- если у вас высокий риск инфаркта миокарда, есть сахарный диабет или сердечная недостаточность, принимайте ингибиторы ангиотензин-превращающего фермента. Данный препарат снижает артериальное давление и уменьшает нагрузку на ваше сердце;
- Если вы не переносите ингибиторы ангиотензин-превращающего фермента, данный препарат можно заменить на блокаторы ангиотензина II.
Заместительная гормональная терапия и ишемическая болезнь сердца
Комбинация эстрогенов и прогестинов или только эстрогены не рекомендуются для предупреждения ишемической болезни сердца женщинам в период менопаузы. Хотя заместительная гормональная терапия не предупреждает развитие ишемической болезни сердца после менопаузы, некоторые женщины принимают данные препараты для уменьшения симптомов менопаузы. Большинство докторов рекомендуют взвесить все за и против приема таких препаратов. Прежде чем принимать гормональные препараты посоветуйтесь с гинекологом.
Симптомы ишемической болезни сердца
ИБС является самой обширной патологией сердца и насчитывает множество ее форм.
Начнем по порядку.
- Внезапная сердечная или коронарная смерть – это самая тяжелая из всех форм ИБС. Она характеризуется высокой летальностью. Смерть наступает почти что мгновенно или в ближайшие 6 часов от начала приступа выраженной боли за грудиной, но обычно в течение часа. Причинами такой сердечной катастрофы являются разного рода аритмии, полная закупорка коронарных артерий, выраженная электрическая нестабильность миокарда. Провоцирующим фактором является прием алкоголя. Как правило, пациенты даже не знают о наличии у них ИБС, но имеют множество факторов риска.
- Инфаркт миокарда. Грозная и нередко инвалидизирующая форма ИБС. При инфаркте миокарда возникает сильная, часто раздирающая, боль в области сердца или за грудиной, отдающая в левую лопатку, руку, нижнюю челюсть. Боль продолжается более 30 минут, при приеме нитроглицерина полностью не проходит и лишь не надолго уменьшается. Появляется чувство нехватки воздуха, может появиться холодный пот, резкая слабость, снижение артериального давления, тошнота, рвота, чувство страха. Прием нитропрепаратов не помогает. Участок сердечной мышцы, лишенный питания, омертвевает, теряет прочность, эластичность и способность сокращаться. А здоровая часть сердца продолжает работать с максимальным напряжением и, сокращаясь, может разорвать омертвевший участок. Не случайно в просторечии инфаркт именуется разрывом сердца! Стоит только в этом состоянии человеку предпринять хоть малейшее физическое усилие, как он оказывается на грани гибели. Таким образом, смысл лечения состоит в том, чтобы место разрыва зарубцевалось и сердце получило возможность нормально работать и дальше. Это достигается как с помощью медикаментов, так и с помощью специально подобранных физических упражнений.
- Стенокардия. У пациента появляется боль или дискомфорт за грудиной, в левой половине грудной клетки, тяжесть и чувство давления в области сердца – как будто положили что-то тяжелое на грудь. В старину говорили, у человека «грудная жаба». Боль может быть различной по характеру: давящая, сжимающая, колющая. Она может отдавать (иррадиировать) в левую руку, под левую лопатку, нижнюю челюсть, область желудка и сопровождаться появлением выраженной слабости, холодного пота, чувства страха смерти. Иногда при нагрузке возникает не боль, а чувство нехватки воздуха, проходящее в покое. Длительность приступа стенокардии обычно несколько минут. Так как боль в области сердца часто возникает при движении, человек вынужден останавливаться. В связи с этим стенокардию образно называют «болезнью обозревателей витрин», - после нескольких минут покоя боль, как правило, проходит.
- Нарушения сердечного ритма и проводимости. Еще одна форма ИБС. Она насчитывает большое количество различных видов. В их основе лежит нарушение проведения импульса по проводящей системе сердца. Проявляется она ощущениями перебоев в работе сердца, чувством «замирания», «клокотания» в груди. Нарушения сердечного ритма и проводимости могут возникать под влиянием эндокринных, обменных нарушений, при интоксикациях и лекарственных воздействиях. В ряде случаев аритмии могут возникать при структурных изменениях проводящей системе сердца и заболеваний миокарда.
- Сердечная недостаточность. Сердечная недостаточность проявляется неспособностью сердца обеспечивать достаточным поступлением крови к органам за счет снижения сократительной активности. В основу сердечной недостаточности лежит нарушение сократительной функции миокарда как из-за его гибели при инфаркте, так и при нарушении ритма и проводимости сердца. В любом случае сердце сокращается неадекватно и функция его неудовлетворительная. Проявляется сердечная недостаточность одышкой, слабостью при нагрузках и в покое, отеками ног, увеличением печени и набухании шейных вен. Врач может услышать хрипы в легких.
Факторы развития ишемической болезни сердца
Факторы риска – это особенности , которые способствуют развитию, прогрессированию и проявлению заболевания.
В развитии ИБС играют роль многие факторы риска. На некоторые из них можно повлиять, на другие - нельзя. Те факторы, на которые мы можем повлиять, называются устранимыми или модифицируемыми , на которые не можем – неустранимыми или немодифицируемыми .
- Немодифицируемые. Неустранимые факторы риска – это возраст, пол, раса и наследственность. Так, мужчины более подвержены развитию ИБС, чем женщины. Такая тенденция сохраняется приблизительно до 50–55 лет, то есть до наступления менопаузы у женщин, когда выработка женских половых гормонов (эстрогенов), обладающих выраженным «защитным» действием на сердце и коронарные артерии, значительно снижается. После 55 лет частота развития ИБС у мужчин и женщин приблизительно одинакова. Ничего не поделаешь и с такой отчетливой тенденцией, как учащение и отягощение заболеваний сердца и сосудов с возрастом. Кроме того, как уже отмечалось, на заболеваемость влияет раса: жители Европы, а точнее проживающие в Скандинавских странах, страдают ИБС и артериальной гипертонией в несколько раз чаще, чем лица негроидной расы. Раннее развитие ИБС часто происходит, когда у прямых родственников пациента по мужской линии предки перенесли инфаркт миокарда или умерли от внезапного сердечного заболевания до 55 лет, а у прямых родственников по женской линии был инфаркт миокарда или внезапная сердечная смерть до 65 лет.
- Модифицируемые. Несмотря на невозможность изменить ни свой возраст, ни свой пол, человек в состоянии повлиять на свое состояние в будущем, исключив устранимые факторы риска. Многие из устранимых факторов риска взаимосвязаны, поэтому, исключив или уменьшив один из них, можно устранить другой. Так, снижение содержания жиров в пище приводит не только к снижению уровня холестерина крови, но и к снижению массы тела, что, в свою очередь, ведет к снижению артериального давления. Все вместе это способствует уменьшению риска ИБС. И так перечислим их.
- Ожирение – это избыточное накопление жировой ткани в организме. Более половины людей в мире в возрасте старше 45 лет имеют избыточный вес. Каковы же причины избыточного веса? В подавляющем большинстве случаев ожирение имеет алиментарное происхождение. Это означает, что причинами избыточного веса является переедание с чрезмерным употреблением высококалорийной, в первую очередь жирной пищи. Второй по значимости причиной ожирения является недостаточная физическая активность.
- Курение – один из наиболее важных факторов развития ИБС. Курение с высокой степенью вероятности способствует развитию ИБС, особенно если комбинируется с повышением уровня общего холестерина.В среднем курениеукорачивает жизнь на 7 лет. У курильщиков также повышается содержание окиси углерода в крови, что приводит к снижению количества кислорода, который может поступить в клетки организма. Кроме того, никотин, содержащийся в табачном дыме, приводит к спазму артерий, тем самым, приводя к повышению артериального давления.
- Важным фактором риска ИБС является сахарный диабет. При наличии диабета риск ИБС возрастает в среднем более чем в 2 раза. Больные СД часто страдают коронарной болезнью и имеют худший прогноз, особенно при развитии инфаркта миокарда. Полагают, что при длительности явного сахарного диабета 10 лет и более, независимо от его типа, все больные имеют достаточно выраженный атеросклероз. Инфаркт миокарда – самая частая причина смерти пациентов с диабетом.
- Эмоциональный стресс может играть роль в развитии ИБС, инфаркта миокарда или привести к внезапной смерти. При хроническом стрессе сердце начинает работать с повышенной нагрузкой, повышается артериальное давление, ухудшается доставка кислорода и питательных веществ к органам. Для снижения риска сердечно-сосудистых заболеваний от стресса необходимо выявить причины его возникновения и попытаться уменьшить его воздействие.
- Гиподинамию или недостаточную физическую активность по праву называют болезнью ХХ, а теперь и ХХI, века. Она представляет собой еще один устранимый фактор риска сердечно-сосудистых заболеваний, поэтому для сохранения и улучшения здоровья важно быть физически активным. В наше время во многих сферах жизни отпала необходимость в физическом труде. Известно, что ИБС в 4-5 раз чаще встречается у мужчин в возрасте до 40-50 лет, которые занимались легким трудом (по сравнению с выполняющими тяжелую физическую работу); у спортсменов низкий риск ИБС сохраняется лишь в том случае, если они остаются физически активными после ухода из большого спорта.
- Артериальная гипертония хорошо известна, как фактор риска ИБС. Гипертрофия (увеличение размеров) левого желудочка как следствие артериальной гипертонии – независимый сильный прогностический фактор смертности от коронарной болезни.
- Повышенная свертываемость крови. Тромбоз коронарной артерии – важнейший механизм образования инфаркта миокарда и недостаточности кровообращения. Он способствует и росту атеросклеротических бляшек в коронарных артериях. Нарушения, предрасполагающие к повышенному образованию тромбов, являются факторами риска развития осложнений ИБС.
- метаболический синдром.
- Стрессы.
Метаболический синдром
Метаболический синдром - это патологический процесс, способствующий увеличению заболеваемости сахарным диабетом и болезнями, в основе которых лежит атеросклероз - ишемическая болезнь сердца, инфаркт миокарда, инсульт.
Обязательным признаком метаболического синдрома является наличие абдоминального ожирения (окружность талии более 94 см для мужчин и более 80 см для женщин) в сочетании как минимум с двумя из следующих показателей:
- повышение уровня триглицеридов крови более 1,7 ммоль/л;
- снижение липопротеидов высокой плотности менее 1,03 ммоль/л у мужчин и менее 1,29 ммоль/л у женщин;
- повышение артериального давления: систолического более 130 мм рт.ст. или диастолического более 85 мм рт.ст.;
- повышение глюкозы крови венозной плазмы натощак более 5,6 ммоль/л или ранее выявленный сахарный диабет II типа.
Профилактика ишемической болезни сердца
Вся профилактика Ишемической Болезни Сердца сводится к простому правилу «И.Б.С.».
И. Избавляемся от курения.
Б. Больше двигаемся.
С. Следим за весом.
И. Избавляемся от курения
Курение – один из наиболее важных факторов развития ИБС, особенно, если оно комбинируется с повышением уровня общего холестерина. В среднем курение укорачивает жизнь на 7 лет.
Изменения заключаются в уменьшении времени свертываемости крови и увеличении ее плотности, увеличении способности тромбоцитов склеиваться и снижении их жизнеспособности. У курильщиков повышается содержание окиси углерода в крови, что приводит к снижению количества кислорода, который может поступить в клетки организма. Кроме того, никотин, содержащийся в табачном дыме, приводит к спазму артерий, тем самым, способствуя повышению артериального давления.
У курящих людей риск инфаркта миокарда выше в 2 раза, а риск внезапной смерти в 4 раза, чем у некурящих. При выкуривании пачки сигарет в день смертность увеличивается на 100%, по сравнению с некурящими того же возраста, а смертность от ИБС – на 200%.
Связь курения с заболеваниями сердца дозозависима, то есть чем больше сигарет вы выкуриваете, тем выше риск ИБС.
Курение сигарет с низким уровнем смолы и никотина или курение трубки не обеспечивает снижение риска сердечно-сосудистых заболеваний. Пассивное курение (когда курят рядом с Вами) также повышает риск смерти от ИБС. Было установлено, что пассивное курение увеличивает частоту коронарной болезни на 25% среди лиц, работающих в коллективе курильщиков.
Б. Больше двигаемся.
Гиподинамию или недостаточную физическую активность, по праву, называют болезнью ХХI века. Она представляет собой еще один устранимый фактор риска сердечно-сосудистых заболеваний, поэтому для сохранения и улучшения здоровья важно быть физически активным. В наше время во многих сферах жизни отпала необходимость в физическом труде.
Известно, что ИБС в 4-5 раз чаще встречается у мужчин в возрасте до 40-50 лет, которые занимались легким трудом (по сравнению с выполняющими тяжелую физическую работу); у спортсменов низкий риск ИБС сохраняется лишь в том случае, если они остаются физически активными после ухода из большого спорта. Полезно заниматься физическими упражнениями по 30-45 минут не менее трех раз в неделю. Физическую нагрузку следует увеличивать постепенно.
С. Следим за весом.
Ожирение – это избыточное накопление жировой ткани в организме. Более половины людей в мире в возрасте старше 45 лет имеют избыточный вес. У человека с нормальным весом до 50% жировых запасов залегают непосредственно под кожей. Важным критерием здоровья считается соотношение жировых тканей и мышечной массы. В лишенных жира мышцах процесс обмена веществ протекает в 17-25 раз активнее, чем в жировых отложениях.
Расположение жировых отложений во многом определяется полом человека: у женщин жир откладывается преимущественно на бедрах и ягодицах, а у мужчин – вокруг талии в области живота: такое брюшко еще называют «комок нервов».
Ожирение является одним из факторов риска ИБС. При избыточной массе тела увеличивается частота сердечных сокращений в покое, которая повышает потребность сердца в кислороде и питательных веществах. Кроме того, у лиц с ожирением, как правило, имеется нарушение обмена жиров: высокий уровень холестерина и других липидов. Среди лиц с избыточной массой тела значительно чаще встречаются артериальная гипертония, сахарный диабет, которые, в свою очередь, также являются факторами риска ИБС.
Каковы же причины избыточного веса?
- В подавляющем большинстве случаев ожирение имеет алиментарное происхождение. Это означает, что причинами избыточного веса является переедание с чрезмерным употреблением высококалорийной, в первую очередь жирной пищи.
- Второй по значимости причиной ожирения является недостаточная физическая активность.
Наиболее неблагоприятным является абдоминальный тип, при котором жировая клетчатка накапливается преимущественно в области живота. Этот тип ожирения можно распознать по окружности талии (>94 см у мужчин и >80 см у женщин).
Что же делать при выявлении избыточной массы тела? Программа эффективного снижения веса основывается на оздоровлении питания и повышении физической активности. Более действенным и физиологичным являются динамические нагрузки, например ходьба. Пищевой режим должен основываться на продуктах с низким содержанием жиров и углеводов, богатыми растительными белками, микроэлементами, клетчаткой. Кроме того, необходимо уменьшить количество потребляемой пищи.
Небольшие колебания веса в течение недели совершенно естественны. Например, женщины в период менструации могут прибавить в весе до двух килограммов за счет накопления воды в тканях.
Осложнения ишемичской болезни сердца
Осложнения ИБС подчиняются следующему мнемоническому правилу «И.Б.С.».
И. Инфаркт миокарда.
Б. Блокады и аритмии сердца.
С. Сердечная недостаточность.
Инфаркт миокарда
Итак, об инфаркте. Инфаркт миокарда это одно из осложнений ИБС. Чаще всего инфаркт поражает людей, страдающих от недостатка двигательной активности на фоне психоэмоциональной перегрузки. Но «бич ХХ века» может сразить и людей с хорошей физической подготовкой, даже молодых.
Сердце представляет собой мускулистый мешок, который как насос перегоняет через себя кровь. Но сама сердечная мышца снабжается кислородом через кровеносные сосуды, подходящие к ней снаружи. И вот, в результате различных причин, какая-то часть этих сосудов поражается атеросклерозом и не может уже пропускать достаточно крови. Возникает ишемическая болезнь сердца. При инфаркте миокарда кровоснабжение части сердечной мышцы прекращается внезапно и полностью из-за полной закупорки коронарной артерии. Обычно к этому приводит развитие тромба на атеросклеротической бляшке, реже – спазм коронарной артерии. Участок сердечной мышцы, лишенный питания, погибает. По латыни мертвая ткань – это инфаркт.
Каковы признаки инфаркта миокарда?
При инфаркте миокарда возникает сильная, часто раздирающая, боль в области сердца или за грудиной, отдающая в левую лопатку, руку, нижнюю челюсть. Боль продолжается более 30 минут, при приеме нитроглицерина полностью не проходит и лишь не надолго уменьшается. Появляется чувство нехватки воздуха, может появиться холодный пот, резкая слабость, снижение артериального давления, тошнота, рвота, чувство страха.
Длительные боли в области сердца, которые продолжаются свыше 20-30 минут и не проходят после приема нитроглицерина, могут быть признаком развития инфаркта миокарда. Обратитесь в “03”.
Инфаркт миокарда очень опасное для жизни состояние. Лечение инфаркта миокарда должно производиться только в стационаре. Госпитализация больного должна производиться только бригадой “скорой помощи”.
Блокады и аритмии сердца
Наше сердце работает по одному единственному закону: «Все или ничего». Работать оно должно с частотой от 60 до 90 ударов в минуту. Если ниже 60, то это брадикардия, если частота сердечных сокращений превышает 90, в таком случае говорят о тахикардии. И конечно, от того как оно работает зависит наше самочувствие. Нарушение работы сердца проявляется в виде блокад и аритмий. Главным их механизмом является электрическая нестабильность клеток сердечной мышцы.
В основе блокад лежит принцип разрыва связи, это как телефонная линия: если провод не поврежден, то связь будет, если есть разрыв, то поговорить не удастся. Но сердце является весьма успешным «связистом», и в случае разрыва связи, оно находит обходные пути проведения сигнала благодаря развитой проводящей системе. И в итоге мышца сердца продолжает сокращаться даже при «разрыве некоторых линий передач», а доктора снимая электрокардиограмму, регистрируют блокаду.
С аритмиями немного по-другому. Там тоже есть «разрыв на лини», но сигнал отражается от «места разрыва» и начинает непрерывно циркулировать. Это вызывает хаотичные сокращения сердечной мышцы, что отражается на общей ее работе, вызывая гемодинамические нарушения (падает артериальное давление, возникает головокружение и прочие симптомы). Вот почему аритмии более опасны, чем блокады.
Основные симптомы:
- Ощущение сердцебиения и перебоев в груди;
- Очень быстрое биение сердца или медленное биение сердца;
- Иногда боли в груди;
- Одышка;
- Головокружение;
- Потеря сознания или ощущение, близкое к нему;
Терапия блокад и аритмий включает в себя хирургический и терапевтический способы. Хирургический это установка искусственных водителей ритма или электрокардиостимуляторов. Терапевтический: при помощи различных групп препаратов, называемых антиаритмиками, и электроимпульсная терапия. Показания и противопоказания во всех случаях определяет только врач.
Сердечная недостаточность
Сердечная недостаточность - это состояние, при котором нарушена способность сердца обеспечивать кровоснабжение органов и тканей в соответствии с их потребностями, что, чаще всего, является следствием ИБС. В результате поражения сердечная мышца, ослабевает и не может удовлетворительно выполнять свою насосную функцию, в результате чего снижается кровоснабжение организма.
Сердечную недостаточность часто характеризуют в зависимости от выраженности клинических симптомов. В последние годы получила международное признание классификация, оценивающая тяжесть сердечной недостаточности, разработанная Нью-Йоркской ассоциацией сердца. Легкую, умеренную, тяжелую сердечную недостаточность различают в зависимости от выраженности симптомов, в первую очередь одышки:
- I функциональный класс: только достаточно сильные нагрузки провоцируют возникновение слабости, сердцебиения, одышки;
- II функциональный класс: умеренное ограничение физических нагрузок; выполнение обычных физических нагрузок вызывает слабость, сердцебиение, одышку, приступы стенокардии;
- III функциональный класс: выраженное ограничение физических нагрузок; комфортно только в состоянии покоя; при минимальной физической нагрузке – слабость, одышка, сердцебиение, боли за грудиной;
- IV функциональный класс: неспособность выполнять какие-либо нагрузки без появления дискомфорта; симптомы сердечной недостаточности появляются в покое.
Немедикаментозная терапия направлена на уменьшение выраженности симптомов и тем самым на повышение качества жизни больных с умеренной или тяжелой сердечной недостаточностью. К основным мероприятиям относится нормализация массы тела, лечение гипертонической болезни, сахарного диабета, прекращение приема алкоголя, ограничение потребления поваренной соли и жидкости, борьба с гиперлипидемией.
Научные исследования последних десятилетий показали, что умеренные физические тренировки у больных с хронической сердечной недостаточностью снижают выраженность симптомов сердечной недостаточности, но физическая нагрузка должна быть обязательно дозированной и проводиться под контролем и наблюдением врача.
Но, несмотря на прогресс медикаментозной терапии сердечной недостаточности, в настоящее время проблема лечения этого тяжелого состояния, к сожалению, далека от разрешения. За последние 15 лет произошли значительные изменения в оценке эффективности лекарств, применяемых при сердечной недостаточности.
Если раньше ведущими препаратами были сердечные гликозиды и мочегонные препараты, то в настоящее время наиболее перспективными являются ингибиторы АПФ, которые улучшают симптоматику, увеличивают физическую работоспособность и повышают выживаемость больных с сердечной недостаточностью, поэтому назначение их считается обязательным во всех случаях сердечной недостаточности, независимо от возраста больного.
И последнее: в настоящее время считается, что важнейшим фактором, определяющим выживаемость больных хронической сердечной недостаточностью, помимо адекватного медицинского лечения, является тактика ведения больного, предусматривающая регулярную и постоянную (без перерывов) длительную терапию под строгим врачебным контролем.
Как выявить стенокардию без дополнительных обследований
Необходимо оценить клинические проявления болезни (жалобы). Болевые ощущения при стенокардии обладают следующими особенностями:
- характер болевых ощущений: ощущение сдавления, тяжести, распирания, жжения за грудиной;
- их локализацию и иррадиацию: болевые ощущения концентрируются в области грудины, часто боль иррадиирует по внутренней поверхности левой руки, в левое плечо, лопатку, шею. Реже боли "отдают" в нижнюю челюсть, правую половину грудной клетки, правую руку, в верхнюю часть живота;
- продолжительность боли: болевой приступ при стенокардии продолжается более одной, но менее 15 минут;
- условия возникновения болевого приступа: начало боли внезапное, непосредственно на высоте физической нагрузки. Чаще всего такой нагрузкой служит ходьба, особенно против холодного ветра, после обильного приема пищи, при подъеме по лестнице;
- факторы, облегчающие и/или купирующие боли: уменьшение или исчезновение болевых ощущений происходит практически сразу после уменьшения или полного прекращения физической нагрузки или через 2-3 минуты после приема нитроглицерина под язык.
Загрудинная боль или дискомфорт характерного качества и продолжительности
Возникает при физической нагрузке или эмоциональном стрессе
Проходит в покое или после приема нитроглицерина.
Два из вышеперечисленных признаков.
Несердечная боль:
Лабораторные исследования при ишемической болезни сердца
Минимальный перечень биохимических показателей при подозрении на ишемическую болезнь сердца и стенокардию включает определение содержания в крови:
- общего холестерина;
- холестерина липопротеинов высокой плотности;
- холестерина липопротеинов низкой плотности;
- триглицеридов;
- гемоглобина;
- глюкозы;
- АСТ и АЛТ.
Диагностика ишемической болезни сердца
К основным инструментальным методам диагностики стабильной стенокардии относятся следующие исследования:
- электрокардиография,
- проба с физической нагрузкой (велоэргометрия, тредмил),
- эхокардиография,
- коронарография.
Примечание. При невозможности проведения пробы с физической нагрузкой, а также для выявления так называемой бозболевой ишемии и вариантной стенокардии показано проведение суточного (Холтеровского) мониторирования ЭКГ.
Коронарография
Коронарография (или коронарная ангиография) – метод диагностики состояния коронарного русла. Она позволяет определить локализацию и степень сужения коронарных артерий.
Степень сужения сосуда определяется уменьшением диаметра его просвета по сравнению с должным и выражается в %. До настоящего времени использовалась визуальная оценка со следующей характеристикой: нормальная коронарная артерия, измененный контур артерии без определения степени стеноза, сужение < 50%, сужение на 51-75%, 76-95%, 95-99% (субтотальное), 100% (окклюзия). Существенным рассматривают сужение артерии > 50%. Гемодинамически незначимым считается сужение просвета сосуда < 50%.
Помимо локализации поражения и его степени, при коронарографии могут быть выявлены другие характеристики поражения артерии, такие как наличие тромба, надрыва (диссекции), спазма или миокардиального мостика.
Абсолютных противопоказаний для проведения коронарографии в настоящее время не существует.
Основные задачи коронарографии:
- уточнение диагноза в случаях недостаточной информативности результатов неинвазивных методов обследования (электрокардиография, суточное мониторирование ЭКГ, пробы с физической нагрузкой и другие);
- определение возможности восстановления адекватного кровоснабжения (реваскуляризации) миокарда и характера вмешательства – аортокоронарное шунтирование или ангиопластика со стентированием коронарных сосудов.
Коронарография проводится для решения вопроса о возможности реваскуляризации миокарда в следующих случаях:
- тяжелая стенокардия III-IV функционального класса, сохраняющаяся при оптимальной терапии;
- признаки выраженной ишемии миокарда по результатам неинвазивных методов (электрокардиография, суточное мониторирование ЭКГ, велоэргометрия и другие);
- наличие у больного в анамнезе эпизодов внезапной сердечной смерти или опасных желудочковых нарушений ритма;
- прогрессирование заболевания (по данным динамики неинвазивных тестов);
- сомнительные результаты неинвазивных тестов у лиц с социально значимыми профессиями (водители общественного транспорта, летчики и др.).





Комментарии
Скажите,пожалуйста,кто делал стентирование,г де есть адекватные кардиохирурги?