 Причины нестабильной стенокардии
Причины нестабильной стенокардии
Симптомы
Диагностика
Лечение нестабильной стенокрдии
Образ жизни со стенокардией
Осложнения и прогноз
Чтобы понять, что такое нестабильная стенокардия, чем она вызывается и к чему может привести, необходимо вкратце остановиться на особенностях кровоснабжения сердца.
Для хорошей работоспособности сердечной мышцы ей требуется достаточное количество глюкозы и кислорода. Эти вещества доставляются с артериальной кровью по коронарным (венечным) артериям, берущим начало от аорты. Выделяют правую и левую артерии, последняя делится на переднюю нисходящую и огибающую ветви. При физических или эмоциональных нагрузках, когда возрастает частота сердечных сокращений, потребность миокарда в кислороде увеличивается, что должно сопровождаться адекватным увеличением коронарного кровотока.
Если коронарные артерии спазмированы (сжаты) или закупорены изнутри тромбом и/или атеросклеротической бляшкой, развивается несоответствие кровоснабжения миокарда его потребности в кислороде. Возникает ишемия миокарда – цепочка патологических процессов в сердечной мышце, характеризующаяся гипоксией (нехваткой кислорода) мышечных клеток с последующим их некрозом (гибелью) и формированием рубца в этом месте. Ишемия клинически проявляется симптомами стенокардии, а некроз – инфарктом миокарда.
Стенокардия – это клинический симптомокомплекс, который развивается при ишемической болезни сердца, характеризуется возникновением ишемии миокарда при физических нагрузках или в покое и проявляется приступами давящих, жгучих болей в области сердца, исчезающих при приеме нитроглицерина.
Стенокардию классифицируют на стабильную и нестабильную. Стабильность стенокардии определяется характером течения приступов (продолжительностью, интенсивностью, частотой болей), а также эффективностью нитроглицерина для снятия болей. Подобное разделение важно в прогностическом плане, так как вероятность возникновения инфаркта миокарда и его осложнений в разы выше при нестабильной форме стенокардии. Также от этого зависит тактика ведения пациента, ведь врачи, госпитализируя пациента с нестабильной стенокардией, уже готовы к тому, что высок риск развития инфаркта. Соответственно, интенсивная терапия будет направлена на то, чтобы предотвратить дальнейшее полное перекрытие коронарных артерий, в то время как при стабильной форме достаточно амбулаторного наблюдения и своевременного приема назначенных препаратов.
Стабильная стенокардия подразделяется на четыре функциональных класса, определяемых в зависимости от физической нагрузки, которую пациент может перенести без болей в сердце.
Нестабильная стенокардия является своего рода «обострением» ишемической болезни, когда под влиянием определенных причин происходит увеличение частоты, продолжительности и интенсивности приступов сердечных болей с более низкой переносимостью нагрузок, чем была ранее. Нестабильная форма включает следующие виды стенокардии:
- впервые возникшая стенокардия,
- стенокардия Принцметала,
- постинфарктная стенокардия,
- прогрессирующая стенокардия.
Нестабильная стенокардия может привести либо к развитию инфаркта миокарда, либо перейти в разряд стабильной стенокардии, возможно, с более высоким функциональным классом, чем у пациента был до этого, то есть со снижением толерантности к физической нагрузке. Часто врачи при разговоре с пациентом используют выражение «предынфарктное состояние», характеризуя диагноз нестабильной стенокардии, что не совсем правомерно, так как не во всех случаях ее финалом будет развитие инфаркта миокарда.
Причины нестабильной стенокардии
Основной причиной стенокардии является отложение атеросклеротических бляшек в просвете коронарных артерий, в результате чего уменьшается количество крови, приносящей кислород сердечной мышце. Клинически этот процесс начинает проявляться при сужении просвета артерии более, чем на 50%. К факторам риска развития атеросклероза относятся ожирение, нарушения липидного (жирового) обмена и обмена холестерина, артериальная гипертония, сахарный диабет, никотиновая зависимость, возраст более 45 лет.
По мере дальнейшего разрастания атеросклеротической бляшки происходит ее дестабилизация, то есть разрыв капсулы бляшки с оседанием тромбоцитов на ее поверхности и образование тромба, еще больше перекрывающего просвет сосуда. В результате дестабилизации бляшки, усугубляющейся спазмом пораженного сосуда, приток крови к миокарду уменьшается, что клинически проявляется учащением приступов болей в сердце и может привести к развитию инфаркта миокарда. Это и есть причина прогрессирования ишемической болезни и возникновения нестабильной стенокардии.
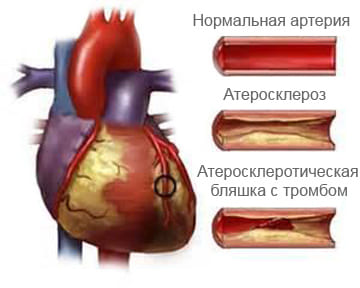
На рисунке видно, что формирование тромба на поверхности бляшки приводит к полной окклюзии (закупорке) коронарной артерии.
Факторами, провоцирующими развитие нестабильной стенокардии, могут являться чрезмерные физические нагрузки, сильнейшее эмоциональное перенапряжение, ухудшение течения артериальной гипертонии, злоупотребление алкоголем, декомпенсация сердечных (хроническая сердечная недостаточность, гипертрофическая кардиомиопатия, пороки сердца) и некоторых внесердечных заболеваний (тиреотоксикоз, анемия, сахарный диабет).
Симптомы нестабильной стенокардии
При развитии нестабильной стенокардии пациент предъявляет жалобы на боли в области сердца – давящие, жгучие, сжимающие боли за грудиной или в левой половине грудной клетки, могущие отдавать в левую руку, лопатку, челюсть, левую половину шеи. Иногда боли могут носить более локальный характер, без иррадиации, например, быть только между лопатками или могут принимать характер опоясывающих болей. В некоторых случаях в результате нестабильной стенокардии может развиться абдоминальная форма инфаркта миокарда, которая проявляется болями только в животе. При приступах болей пациента могут беспокоить страх смерти, чувство нехватки воздуха, головокружение, потливость.
Основными критериями нестабильной стенокардии являются следующие симптомы:
- боли возникают чаще,
- приступы становятся сильнее по интенсивности,
- приступы длятся больше по продолжительности, порядка 10 -15 минут или дольше,
- приступы могут возникать как при выполнении меньшего объема физической активности, чем ранее, так и в покое,
- прием нитроглицерина под язык остается без эффекта или приносит кратковременное облегчение, потребность в приеме нитроглицерина возрастает.
При развитии впервые возникшей и прогрессирующей стенокардии указанные жалобы беспокоят пациента в течение последнего месяца, а при постинфарктной стенокардии – от двух суток до восьми недель после инфаркта.
Стенокардия Принцметалла (вариантная, вазоспастическая стенокардия) относится к нестабильной стенокардии в связи с тем, что ее возникновение прогностически неблагоприятно и чревато высоким риском развития крупноочагового инфаркта миокарда в первые два – три месяца от возникновения первого приступа. Она характеризуется возникновением жалоб на боли в сердце чаще у молодых мужчин в состоянии покоя, чаще в предутренние часы (вероятно, это связано с изменением влияния вегетативной нервной системы на сердце в ночное время, особенно с усилением влияния блуждающего нерва). Между приступами болей пациенты способны выполнять значительные физические нагрузки. Обеднение кровоснабжения сердечной мышцы при этом виде нестабильной стенокардии связано со спазмом коронарных сосудов, причем не обязательно у пациента может быть коронарный атеросклероз.
Диагностика нестабильной стенокардии
Кроме опроса и осмотра пациента, при котором оцениваются жалобы, общее состояние, стабильность гемодинамики (ритмичность, частота и сила пульса, артериальное давление – пониженное или повышенное), обязательно проводится запись стандартной ЭКГ. ЭКГ – критериями нестабильной стенокардии являются депрессия (снижение) или элевация (подъем) сегмента ST, высокие коронарные зубцы Т, отрицательные зубцы Т, а также сочетание этих признаков в разных отведениях. Эти признаки ишемии могут появляться только при нагрузке или в покое, а могут отсутствовать совсем.
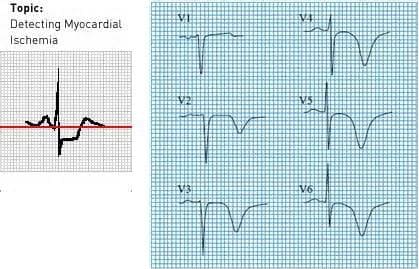
Признаки ишемии миокарда на ЭКГ – депрессия сегмента ST (слева) и отрицательные зубцы Т в грудных отведениях (справа).
Для принятия решения о госпитализации пациента в экстренном порядке достаточно проведения на уровне приемного отделения больницы однократной ЭКГ.
В кардиологическом стационаре обследование будет дополнено следующими методами диагностики:
- общий анализ крови – возможно увеличение лейкоцитов (лейкоцитоз).
- биохимический анализ крови – повышение уровня холестерина и изменения состава его фракций, изменения активности ферментов ЛДГ, АсАТ, креатинфосфокиназы (КФК), тропонина Т (маркера повреждения сердечной мышцы). Уровень тропонина повышается при инфаркте миокарда.
- суточное мониторирование ЭКГ по Холтеру выявляет эпизоды ишемии миокарда, в том числе безболевые, устанавливает связь болевых приступов с физической активностью благодаря дневнику, который ведет пациент в день исследования.
- эхокардиография (УЗИ сердца) – выявляет зоны гипо – и акинезии (сниженной или отсутствующей сократимости участков миокарда), могут быть нарушения систолической функции левого желудочка, снижение ударного объема и фракции выброса.
- радионуклидные методы диагностики (перфузионная сцинтиграфия миокарда) информативна при несоответствии лабораторных и клинических данных ЭКГ – критериям, позволяет отличить зоны некроза от ишемии миокарда (инфаркт от стенокардии).
- коронарная ангиография (КАГ) проводится для того, чтобы «изнутри» увидеть и оценить проходимость коронарных сосудов, а также решить вопрос о целесообразности стентирования коронарных артерий.
Несмотря на то, что иногда бывает такое, что пациент предъявляет вышеописанные симптомы, а ЭКГ – признаков ишемии или некроза миокарда нет, пациент все равно должен быть госпитализирован в кардиологический стационар (если предъявляемые боли трактуются врачом как ангинозные, сердечные, а не как боли при межреберной невралгии, гастрите, панкреатите, к примеру). Необходимость госпитализации объясняется тем, что иногда признаки повреждения миокарда по ЭКГ могут запаздывать на некоторое время, вплоть до двух суток, даже если у пациента уже происходит развитие инфаркта миокарда.
Поэтому при решении вопроса о госпитализации и назначении интенсивного лечения пациенту с симптомами нестабильной стенокардии следует опираться не только на совокупность клинических и ЭКГ – критериев, но и на каждые из них по отдельности.
Лечение нестабильной стенокардии
Пациенту необходимо помнить о том, что если у него впервые в жизни появились боли в области сердца или произошло учащение и усиление болей при уже имеющейся стенокардии, он должен обратиться к врачу, потому что только врач может провести полноценное обследование и решить вопрос о необходимости госпитализации в стационар.
При внезапном появлении интенсивных, не купируемых приемом нитроглицерина болей в сердце, пациент должен незамедлительно вызвать бригаду скорой помощи.
 Терапия нестабильной стенокардии проводится обязательно в кардиологическом или терапевтическом стационаре, а при общем тяжелом состоянии пациента – в отделении интенсивной терапии.
Терапия нестабильной стенокардии проводится обязательно в кардиологическом или терапевтическом стационаре, а при общем тяжелом состоянии пациента – в отделении интенсивной терапии.
На догоспитальном этапе, самостоятельно или по назначению врача скорой медицинской помощи, пациенту необходимо принять 1 – 2 таблетки нитроглицерина или 1 – 2 дозы нитроспрея под язык, затем 300 мг аспирина (три таблетки) рассосать в полости рта для предотвращения дальнейшего сгущения крови и образования тромбов в коронарных сосудах.
Общие мероприятия при лечении нестабильной стенокрдии:
- режим назначается постельный или полупостельный с ограничением физической активности,
- диета должна быть щадящей, прием пищи частым и малыми порциями (5 – 6 раз в сутки).
Медикаментозная терапия сводится к назначению следующих групп препаратов:
- нитраты внутривенно медленно – нитроглицерин или изосорбида динитрат первые двое суток капаются непрерывно, затем постепенно отменяются,
- гепарин внутривенно болюсно в дозе 5000 ЕД, затем подкожно 5000 ЕД четыре раза в сутки под контролем показателей свертывающей системы крови (АЧТВ раз в два – три дня),
- аспирин в обычной дозе (100 – 200 мг в сутки). Для исключения воздействия на слизистую оболочку желудка применяются препараты с кишечнорастворимым покрытием или капсулой – аспирин Кардио, Кардиомагнил, тромбоАсс, аспикор и др.
- бета – адреноблокаторы - карведилол, пропранолол и др. Противопоказаны при бронхиальной астме, хронической обструктивной болезни легких, а также при стенокардии Принцметалла с ангиографически интактными коронарными сосудами (без признаков поражения их атеросклерозом). При данном виде стенокардии назначаются антагонисты кальциевых каналов – верапамил, нифедипин, коринфар, кордафен. Последние три препарата в случаях «чистой» вазоспастической стенокардии могут оказывать больший эффект для снятия приступов болей, чем нитроглицерин. При коронарном атеросклерозе нифедипин не показан, так как вызывает увеличение ЧСС
- ингибиторы АПФ – периндоприл, каптоприл, престариум, нолипрел,
- мочегонные препараты назначаются при явлениях застойной сердечной недостаточности, при сердечной астме и отеке легких – фуросемид или лазикс внутривенно, при начальных признаках застоя – индапамид ежедневно,
- при сохранении болевого синдрома может быть назначена нейролептаналгезия, использующаяся при лечении инфаркта миокарда – применение нейролептиков (дроперидол) и наркотических аналгетиков (промедол или фентанил).
При развитии осложнений (инфаркт миокарда, отек легких, нарушения ритма сердца, тромбоэмболические осложнения) проводится посиндромная терапия в отделении кардиореанимации.
Назначенная с диагностической целью коронароангиография может быть расширена до лечебной операции с проведением экстренной баллонной ангиопластики или стентирования коронарных артерий. Также из хирургических методов лечения может быть показано проведение аорто – коронарного шунтирования. Показания и противопоказания для операций определяются строго индивидуально в каждом конкретном случае.
Образ жизни при нестабильной стенокардии
Для пациентов, перенесших нестабильную стенокардию, после выписки из больницы или из санатория (куда пациент может быть направлен врачом непосредственно из стационара) образ жизни должен подвергаться общим рекомендациям, назначенным в больнице – ограничительный режим и щадящая диета с регулярным приемом назначенных препаратов. В понятие ограничение режима входят исключение значительных физических и психоэмоциональных нагрузок, соблюдение режима труда и отдыха (если сохранена работоспособность и нет инвалидности), организация своего распорядка дня с учетом достаточного времени на сон и отдых, длительное пребывание на свежем воздухе.
В рационе исключаются соленые, острые, жирные, жареные, копченые блюда, алкоголь, ограничиваются жирные сорта рыбы и мяса, животные жиры, приветствуется потребление овощей, фруктов, соков, киселей, компотов, кисломолочных, крупяных изделий. Готовить продукты можно в паровом, вареном, запеченном виде. Диета должна соответствовать принципам правильного питания и быть направлена на борьбу с лишним весом.
Для предупреждения повторных тяжелых приступов болей в сердце и развития инфаркта и других осложнений требуется непрерывный пожизненный прием препаратов, назначенных врачом, с коррекцией схем лечения при необходимости.
Восстановление работоспособности при неосложненном течении нестабильной стенокардии возможно уже через 10 – 14 дней от госпитализации и начала лечения, при долечивании в санатории временная нетрудоспособность продлевается на 24 дня, при осложненном течении может быть поставлен вопрос об экспертизе постоянной нетрудоспособности (инвалидности) врачебной комиссией поликлиники (МСЭ – медико – социальная экспертиза).
Осложнения заболевания
К осложнениям нестабильной стенокардии относятся инфаркт миокарда, острая сердечная недостаточность, в том числе отек легких, нарушения ритма, фибрилляция желудочков и внезапная сердечная смерть. Профилактикой осложнений является раннее обращение к врачу при ухудшении самочувствия из – за выраженных болей в сердце, а также своевременное интенсивное лечение в стационаре и последующий регулярный прием назначенных лекарств. Пациенту важно помнить, что если врач считает необходимой госпитализацию в стационар, не нужно от нее отказываться, так как самолечение в данной ситуации недопустимо.
Прогноз нестабильной стенокардии
Прогноз при своевременной госпитализации и вовремя начатом лечении относительно благоприятный. Относительно, потому что ни один врач не даст гарантии, что у конкретного пациента заболевание будет протекать гладко и не закончится фатально. Однако, несмотря на лечение, у 20% больных в первые два – три месяца и у 11% больных в течение первого года после нестабильной стенокардии развивается крупноочаговый инфаркт миокарда.
При развитии осложнений прогноз утяжеляется и определяется характером патологии, например, при развитии отека легких и успешном его лечении пациент выживет, а при тромбоэмболии легочных артерий или фибрилляции желудочков летальный исход может наступить молниеносно.
Врач терапевт Сазыкина О.Ю.





Комментарии