 Причины ХСН
Причины ХСН
Симптомы
Диагностика
Лечение и образ жизни
Осложнения и прогноз
Здоровье и благополучие человеческого организма полностью зависит от способности сердца осуществлять свои функции. Сердце, являясь мышечным «насосом», получает обогащенную кислородом кровь от легких (малый круг кровообращения) и перекачивает ее в аорту и артерии всех остальных органов (большой круг кровообращения). Сердечный цикл состоит из фаз систолы (сокращения) и диастолы (расслабления) предсердий и желудочков, то есть во время диастолы желудочков происходит их расслабление, благодаря чему кровь из предсердий без сопротивления вбрасывается в желудочки, а в фазу систолы желудочков кровь выталкивается в крупные сосуды – аорту и легочные артерии.
Если в сердечных тканях развиваются какие-либо патологические процессы, например некроз (гибель), воспаление, травма, нарушения структуры соединительной ткани (дисплазия), то клетки претерпевают ряд изменений, приводящих к их дисфункции, что отражается на сократительной способности миокарда в целом. Эти изменения носят название ремоделирования миокарда и характеризуются замещением миоцитов (мышечных клеток) на рубцовую ткань, растягиванием миоцитов, нарушением баланса между их сокращением и расслаблением, гипертрофией (увеличением размера и массы), нарушением архитектоники сердца. Оставшаяся часть здоровых тканей довольно продолжительный период времени способна выполнять работу по перекачиванию крови, но рано или поздно наступает декомпенсация – состояние, при котором сердечная мышца не может осуществить должный объем сокращений, чтобы обеспечить организм кислородом. Тогда уже клетки других органов и тканей будут страдать от гипоксии – нехватки кислорода, что приведет к дистрофическим изменениям в жизненно важных органах и к неблагоприятному исходу.
Описанные изменения характеризуют такое заболевание, как хроническая сердечная недостаточность (ХСН). Это патологическое состояние, возникающее в исходе практически всех кардиологических и некоторых внесердечных заболеваний (тиреотоксикоз, алкоголизм и др), характеризующееся сократительной дисфункцией миокарда и вследствие этого застоем крови в малом и большом кругах кровообращения с поражением остальных органов и систем организма.
Различают право- и левожелудочковую недостаточность, но в рамках данной патологии это не анатомическое разделение, а стадии одного процесса. Кроме этого, по характеру патологических изменений и согласно критериям ультразвуковой диагностики принято выделять диастолический и систолический типы дисфункции левого желудочка. При диастолическом типе левый желудочек не способен полноценно расслабиться и принять должный объем крови, что вызывает перегрузку объемом левого предсердия и застойные явления в легких. Фракция выброса крови в аорту сохранена. Систолический тип характеризуется наличием дилатации (расширения полости) левого желудочка, что приводит к нарушению его сократимости, и к снижению сердечного выброса, то есть внутренние органы получают меньшее количество крови.
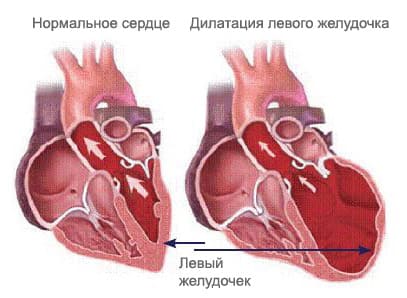
На рисунке изображена дилатационная кардиомиопатия, для которой характерно нарушение сократимости миокарда левого желудочка.
Подобное подразделение имеет смысл с точки зрения лечебной тактики, так как при диастолической дисфункции миокард не может расслабиться, а при систолической, наоборот, не может сокращаться нормально, что влечет за собой определенный подбор кардиологических препаратов. Чистая диастолическая (рестриктивная) сердечная недостаточность встречается в 20 – 30% всех случаев ХСН.
Причины хронической сердечной недостаточности
К изнашиванию сердечной мышцы могут привести следующие заболевания:
- ишемическая болезнь сердца и перенесенные инфаркты миокарда,
- миокардиты (вирусные, бактериальные, ревматические воспалительные процессы),
- артериальная гипертония (гипертоническое сердце),
- кардиомиопатии (гипертрофическая, рестриктивная и дилатационная),
- миокардиодистрофии (нарушение обменных процессов в мышечных клетках),
- нарушения ритма и проводимости (чаще всего постоянная форма мерцательной аритмии),
- кардиосклероз,
- врожденные и приобретенные пороки сердца,
- бактериальный эндокардит,
- выпотной и слипчивый перикардит (скопление жидкости в полости сердечной сорочки, склеивание листков перикарда, что приводит к ограничению расслабления миокарда),
- болезни бронхолегочной системы (хроническая обструктивная болезнь легких, бронхиальная астма) приводят к формированию легочного сердца с развитием преимущественно правожелудочковой недостаточности,
- хроническая алкогольная интоксикация,
- общее старение организма.
Симптомы хронической сердечной недостаточности
Основными проявлениями дисфункции миокарда являются быстрая утомляемость, одышка, похоладание и синюшняя окараска ногтей, стоп (акроцианоз), отеки голеней и стоп, скопление жидкости в брюшной полости (асцит), в грудной клетке (гидроторакс), в полости перикарда (гидроперикард), «сердечная» астма с эпизодами отека легких, анасарка (отек всего тела).
Степень выраженности симптомов зависит от стадии течения недостаточности. В связи с этим кардиологами Василенко и Стражеско была разработана классификация, названная их именами. Она включает следующие стадии:
- Стадия I – стадия начальных проявлений хронической сердечной недостаточности. Пациента беспокоят зябкость и похолодание конечностей, незначительные отеки голеней и стоп, возникающие ближе к вечеру и проходящие утром, повышенная утомляемость и общая слабость, обусловленные снижением кровотока в коже и скелетной мускулатуре. При физических нагрузках (ходьба пешком на большие расстояния, подъем по лестнице) возникают одышка, приступы сухого кашля, учащенное сердцебиение, вызывающее дискомфорт. Одышка и быстрая утомляемость – наиболее частые симптомы, встречающиеся на данной стадии. От момента возникновения основного заболевания до выраженной клинической картины недостаточности может пройти от нескольких месяцев до многих лет.
- Стадия II А – застой крови в одном из кругов кровообращения. Характеризуется нарушением кровотока в малом (легкие) или в органах большого круга кровообращения (печень, почки, скелетные мышцы, головной мозг и др). Венозный застой в легких клинически проявляется возникновением приступов «сердечной» астмы или эпизодов отека легких. «Сердечная» астма развивается чаще в ночное время суток, так как обусловлена горизонтальным положением человека, при котором кровь еще более застаивается в легких. Пациента при приступе беспокоят чувство удушья, навязчивый сухой кашель, невозможность сделать глубокий вдох, беспокойство, учащенное сердцебиение; облегчение может наступить в положении полусидя или с приподнятым головным концом кровати. Для отека легких характерно шумное, клокочущее дыхание, влажный кашель с пенистой мокротой розового цвета (вследствие небольших разрывов капилляров). Венозный застой в органах большого круга кровообращения проявляется тяжестью и болями в правом подреберье, увеличением окружности живота, желтушностью кожи и склер (из-за застоя в печени и ее увеличения с нарушением функций), нарастанием отеков (в том числе и из – за задержки соли в организме, так как нарушается работа почек), головными болями, бессонницей, слабо выраженными нарушениями психики и интеллекта (из-за нарушения кровоснабжения головного мозга).
- Стадия II В – венозный застой и нарушение гемодинамики в обоих кругах кровообращения, проявляется симптомами, характерными для нарушения функции вышеперечисленных органов.
- Стадия III – выраженной сердечной недостаточности, необратимых дистрофических изменений во всех органах и тканях. Пациента беспокоит постоянная одышка в покое, большую часть времени он проводит в постели в положении полулежа. Развивается кардиальный цирроз печени. Отеки принимают характер анасарки, сердце и легкие сдавливаются жидкостью в грудной и брюшной полостях, артериальное давление снижено. Происходит полное истощение сердечной мышцы, печени, почек, головного мозга, и наступает летальный исход.
Кроме клинической, существует еще функциональная классификация ХСН, разработанная Нью –Йоркской Ассоциацией Сердца, и призванная оценить физические резервы пациента.
- Так, при I функциональном классе (ФК) пациент испытывает определенные затруднения только при очень значительных физических нагрузках, а начальные стадии изменения сердца могут быть заподозрены по результатам УЗИ сердца, а не на основании симптомов.
- II ФК проявляется умеренным ограничением физической активности, то есть жалобы беспокоят пациента при выполнении обычных нагрузок.
- III ФК характеризуется выраженным ограничением физической активности - небольшие нагрузки способны спровоцировать появление симптомов; пациент чувствует себя комфортно только в состоянии покоя.
- Для IV ФК характерно наличие жалоб при минимальной бытовой активности и в покое, пациент не способен к самообслуживанию.
Диагностика хронической сердечной недостаточности
Диагноз устанавливается на основании соответствующих жалоб, опроса и осмотра больного. При аускультации грудной клетки выслушивается ослабление сердечных тонов, нерегулярный сердечный ритм при нарушениях ритма и проводимости, патологические тоны и шумы при пороках сердца, сухие или влажные хрипы в легких при застое крови в них.
Основным методом диагностики заболевания является эхокардиография (УЗИ сердца). Метод позволяет выявить патологию, послужившую причиной развития недостаточности, оценить общую сократимость миокарда и разграничить диастолическую и систолическую дисфункцию миокарда, так как при первом типе фракция выброса нормальная или повышена (более 50%), при втором – снижена (менее 40%).
Кроме УЗИ сердца, назначаются лабораторные (общие анализы крови и мочи, биохимические, иммунологические и гормональные исследования крови) и инструментальные методы диагностики. Из последних применяются следующие:
- ЭКГ – выявляет ишемию миокарда, признаки постинфарктного кардиосклероза, нарушения ритма, гипертрофию предсердий или желудочков, блокады и другие признаки. При необходимости могут быть назначены суточное мониторирование ЭКГ и артериального давления, ЭКГ с нагрузкой (тредмил тест, велоэргометрия – для определения функционального класса стенокардии и хронической сердечной недостаточности)
- рентгенография органов грудной полости – может показать расширение тени сердца в связи с гипертрофией миокарда или дилатацией желудочков, изменения в нижних отделах легких или по всем легочным полям (признаки венозного застоя или отека легких соответственно).
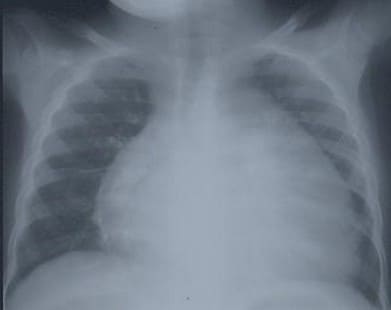
На рентгенограмме органов грудной клетки видно увеличение всех камер сердца, называемое кардиомегалией.
- коронарография может быть показана пациентам с ИБС с целью оценки проходимости венечных артерий и определения необходимости в кардиохирургическом лечении
- УЗИ печени, почек выявляет структурные изменения в органах вследствие застоя крови и хронической гипоксии (гепатомегалия – увеличение печени, кардиальный цирроз печени, вторичное сморщивание почек)
- УЗИ щитовидной железы назначается с целью выявления заболеваний, способных являться причиной поражения сердца (узловой зоб, диффузный токсический зоб)
Перечень необходимых методов диагностики определяется лечащим врачом индивидуально в процессе клинического осмотра.
Лечение хронической сердечной недостаточности
Целями лечения данного заболевания являются уменьшение выраженности симптомов основной патологии, замедление прогрессирования недостаточности и улучшение качества жизни пациентов. Медикаментозное лечение назначается длительно и непрерывно, с коррекцией по мере необходимости препаратов, их дозировок и комбинаций. Из лекарственных препаратов при недостаточности показаны следующие основные группы:
- ингибиторы АПФ. Оказывают антигипертензивное и органопротекторное действие, то есть не только понижают артериальное давление, но и защищают органы – мишени – сердце, сосуды, почки, головной мозг. К ним относятся престариум, зокардис, хартил и др.
- антагонисты рецепторов к ангиотензиногену II – обладают аналогичными свойствами. Включают такие препараты, как лориста, микардис, вазотенз и др.
- диуретики (мочегонные препараты). Назначаются для уменьшения объема циркулирующей крови и, соответственно, «разгрузки» органов, в которых происходит застой крови. Включают быстродействующие препараты - лазикс (фуросемид), диувер (торасемид), назначающиеся в основном при выраженном отечном синдроме и в случае острой сердечной недостаточности, например, при отеке легких. Также к этой группе относятся тиазидные (гипотиазид, индапамид) и калийсберегающие диуретики (верошпирон).
- бетта – адреноблокаторы. Понижают частоту сердечных сокращений, тем самым уменьшают потребность миокарда в кислороде, что важно для терапии ИБС, снижают общее сопротивление сосудов, благодаря чему кровь более свободно проталкивается из сердца в сосуды. Включают в себя такие препараты, как бисогамма, рекардиум, беталок.
- антикоагулянты и антиагреганты. Воздействуют на свертывающую систему крови, препятствуя образованию тромбов. К первым относятся клопидогрел (плавикс), варфарин, ко вторым – препараты аспирина – ацекардол, аспирин Кардио, кардиомагнил и др. Назначение антикоагулянтов требуют более регулярного (желательно, ежемесячного) контроля за состоянием системы крови (МНО, АЧТВ, протромбиновое время), так как увеличивается риск кровотечений.
- нитраты - препараты нитроглицерина, оказывают расслабляющее влияние на вены, уменьшая приток крови к сердцу, что способствует более эффективному сердечному выбросу, а также расширяют коронарные сосуды, увеличивая кровоснабжение миокарда. Препараты короткого действия (нитроглицерин, нитроминт, нитроспрей) применяются для купирования приступов стенокардии, препараты среднего и длительного действия (моночинкве, пектрол, изокет) назначаются при стенокардии III и IV ФК, также нитраты внутривенно эффективны при лечении отека легких, но в сочетании с препаратами, повышающими тонус сосудов (для предупреждения резкого падения АД и коллапса). Побочным эффектом является стойкая головная боль в первые дни приема препаратов, обусловленная расширением сосудов головного мозга.
- гиполипидемические препараты оказывают влияние на обмен холестерина и липидов, его образующих, способствуя понижению уровня «плохого» холестерина в крови. К ним относятся статины – аторис, ловакор, симло и многие другие).
- сердечные гликозиды применяются с целью повышения сократимости миокарда и урежения ЧСС. Назначаются в основном при наличии у пациента постоянной формы мерцательной аритмии, и/или наличии систолической дисфункции левого желудочка, когда сократимость снижена (фракция выброса менее 40%). При наличии нормальной ФВ или диастолической дисфункции назначение не оправдано. К препаратам данной группы относятся дигоксин (новодигал).
- антагонисты кальциевых каналов воздействуют на мышечные клетки сосудов и сердца, расслабляя их, в результате чего снижается АД, расширяются коронарные артерии, и сила сердечных сокращений. В связи с последним эффектом назначение препаратов данной группы не оправдано при наличии систолической дисфункции ЛЖ, так как сократимость миокарда и так страдает. В эту группу входят нифедипин, верапамил и дилтиазем (торговые названия – дильцем, амлодипин, коринфар и др).
Кроме монопрепаратов, могут назначаться комбинации различных действующих веществ в одной таблетке, что существенно упрощает схему приема препаратов и улучшает комплаентность – приверженность пациента к лечению. В эту группу входят престанс (амлодипин + периндоприл), нолипрел А и Аби форте (индапамид + периндоприл) и другие.
Хирургическое лечение заключается в оперативной коррекции первоначального заболевания, если это возможно. Все показания и противопоказания определяются строго индивидуально, так как очень важно правильно оценить возможные риски и уловить тонкую грань, когда операция уже нужна, но еще не противопоказана из-за общего тяжелого состояния организма, как это, например, происходит при приобретенных пороках сердца. Операции показаны при сложных нарушениях ритма (радиочастотная аблация легочных вен, установка электрокардиостимулятора), при ИБС (стентирование коронарных сосудов и аорто-коронарное шунтирование), при аневризме ЛЖ (иссечение и ушивание рубцового выпячивания), при врожденных и приобретенных пороках сердца.
Образ жизни при хронической сердечной недостаточности
 Образ жизни при данной патологии состоит из некоторых составляющих:
Образ жизни при данной патологии состоит из некоторых составляющих:
- режим – пациенту необходимо организовать правильный режим труда и отдыха, обеспечить достаточное количество времени сна в сутки, больше находиться или гулять на свежем воздухе.
- правильное питание – залог здоровья не только сердечной мышцы, но и всего организма в целом. Необходимо организовать режим приема пищи – питание должно быть частым, малыми порциями (5 – 6 раз в день). При отечном синдроме рекомендуется ограничить количество поваренной соли в пище. Следует исключить алкоголь, сигареты, острые, жирные блюда, ограничить употребление животных жиров в пищу, жирных сортов мяса и рыбы, и больше потреблять фруктов, овощей и кисломолочных продуктов.
- физическая активность - при начальных стадиях ХСН можно заниматься лечебной физкультурой по назначению врача, при выраженных стадиях исключить физические и психоэмоциональные нагрузки, способствующие появлению симптомов.
- соблюдение врачебных предписаний – очень важно для предупреждения развития осложнений и для замедления прогрессирования недостаточности своевременно посещать врача и проводить назначенные обследования, а также регулярно принимать препараты.
Осложнения хронической сердечной недостаточности
У пациентов с хронической сердечной недостаточностью могут развиться такие опасные состояния, как внезапная сердечная смерть, острая сердечная недостаточность, отек легких, тромбоэмболические осложнения (инфаркт, инсульт, тромбоэмболия легочных артерий), частые и затяжные пневмонии.
Профилактикой их развития служат прием назначенных лекарств, своевременное определение показаний к оперативному лечению, назначение антикоагулянтов по показаниям, антибиотикотерапия при поражении бронхолегочной системы.
Прогноз
Прогноз при отсутствии лечения неблагоприятный, так как большинство болезней сердца приводят к его изнашиванию и развитию тяжелых осложнений. При проведении медикаментозного и/или кардиохирургического лечения прогноз благоприятный, потому что наступает замедление прогрессирования недостаточности или радикальное излечение от основного заболевания.
Врач терапевт Сазыкина О.Ю.





Комментарии