 Причины тахикардии
Причины тахикардии
Симптомы тахикардии
Диагностика
Лечение тахикардии
Образ жизни, осложнения и прогноз
Правильный ритм сокращений сердца обеспечивается проведением электрических сигналов по проводящей системе к мышечным клеткам, непосредственно обеспечивающим сокращение предсердий и желудочков. К проводящей системе относятся синусовый узел в правом предсердии, атриовентрикулярный узел между предсердиями и желудочками, пучок Гиса в толще перегородки между левым и правым желудочком и волокна Пуркинье в мышечной стенке желудочков. Нормальный ритм задается в синусовом узле, распространяясь равномерно вниз, и осуществляется с частотой 60 – 80 ударов в минуту. Сердечный ритм поддерживается не только способностью сердца к автоматизму (самостоятельной генерации импульсов), но и посредством нейро – гуморальной регуляции, то есть уравновешивающим воздействием на сердечную мышцу вегетативной нервной системы (симпатическая и парасимпатическая) и химических веществ (медиаторов), выделяемых в местах контакта нервных окончаний с клетками проводящей системы или с мышечными клетками. Также на сокращение сердечной мышцы оказывают влияние гормоны надпочечников (адреналин, норадреналин) и щитовидной железы (Т3, Т4).
Если влияние симпатической нервной системы, вызывающей увеличение частоты сердечных сокращений, оказывается превалирующим, а также если на сердечную мышцу действуют повышенное количество гормонов в организме, токсические агенты или она поражена патологическими процессами (воспаление, рубцевание), то возникает ускорение сердечного ритма, носящее название тахикардии. Механизм развития связан либо с прямым воздействием на частоту сокращений этих веществ, либо с формированием повторного входа волны возбуждения, когда при блокировке дальше расположенных волокон импульс возвращается назад и стимулирует уже сократившиеся волокна, то есть на неповрежденные волокна приходится большее количество импульсов, чем нужно. Так возникает эктопический очаг возбуждения.
Тахикардия – это симптом, который может сопровождать многие кардиологические и некардиологические заболевания, и характеризуется увеличением ЧСС более 90 ударов в минуту с сохранением правильного регулярного ритма, когда предсердия и желудочки сокращаются хоть и часто, но с одинаковой периодичностью.
Различают следующие типы тахикардии:
1. Физиологическая и патологическая.
2. Синусовая и эктопическая.
Синусовая исходит из синусового узла, эктопическая – из эктопического очага возбуждения (расположенного не в синусовом узле).
Эктопическая подразделяется на:
- предсердную тахикардию – очаг возбуждения в стенках предсердий,
- узловую (атриовентрикулярную) – функцию первоначальной генерации импульсов берет на себя атриовентрикулярный узел, становясь водителем ритма вместо синусового узла, и возбуждение распространяется не только вниз, как в норме, но и вверх на предсердия,
- желудочковую – очаг возбуждения в стенках желудочков.
Наджелудочковые, по - другому суправентрикулярные (предсердная и узловая) и желудочковая тахикардия могут быть пароксизмальными и непароксизмальными (ускоренными). Отличия между этими двумя формами проявляются клинически и на ЭКГ и будут описаны ниже.
Причины тахикардии
Синусовая тахикардия может являться вариантом нормы у здоровых лиц и появляться при физической нагрузке, стрессе, употреблении кофе и никотина. Такая тахикардия считается физиологической. Патологической синусовая тахикардия считается, если к ее возникновению привели следующие заболевания:
1. Органическая патология сердца:
- миокардиты
- кардимиопатии, миокардиодистрофии
- ишемическая болезнь сердца
- инфаркт миокарда в острой стадии, постинфарктный кардиосклероз
- пороки сердца
- бактериальный эндокардит
- ревмокардит
- перикардиты
- хроническая сердечная недостаточность
2. Эндокринные нарушения
- феохромоцитома (опухоль мозгового слоя надпочечников)
- тиреотоксикоз (повышенная выработка гормонов щитовидной железы)
3. Неврогенные заболевания
- неврозы
- неврастения
- нейроциркуляторная дистония
4. Интоксикация организма
- хроническое употребление алкоголя
- лихорадка
- сепсис (заражение крови)
- туберкулез
- передозировка лекарственных препаратов – сердечных гликозидов, антиаритмических препаратов, способных оказывать проаритмогенное действие (способных вызывать нарушения ритма – пропафенон, хинидин, этмозин), бета – адреномиметиков при бронхиальной астме (сальбутомол, беродуал, фенотерол)
5. Другие причины – снижение давления в результате шока, коллапса, острый болевой синдром
Наджелудочковая тахикардия (предсердная и узловая формы) чаще всего вызывается эндокринными, неврогенными заболеваниями, описанными выше, а также интоксикацией организма, гипертонической болезнью, пороками сердца, у детей может развиться при синдроме Вольфа – Паркинсона – Уайта (ВПВ – синдром).
Желудочковая тахикардия, особенно пароксизмальная, является прогностически менее благоприятной формой, так как способна привести к возникновению фибрилляции желудочков и остановке сердца. Как правило, вызывается тяжелыми органическими заболеваниями сердца, перечисленными выше.
Симптомы тахикардии
Синусовая тахикардия характеризуется увеличением ЧСС более 90 ударов в минуту, достигая 150, редко 180 в минуту. В большинстве случаев переносится пациентом хорошо, не вызывая неприятных ощущений в области сердца. Особенно это касается лиц с отсутствием кардиологических заболеваний. В случае органического поражения сердечной ткани тахикардия может проявляться приступами учащенного сердцебиения, утомляемостью, особенно при физической нагрузке, возникают симптомы основного заболевания (одышка, боли в сердце, головокружение и др). Если пульс постоянно учащен более ста в минуту, даже в состоянии покоя, и тем более сопровождается выраженным дискомфортом (ощущение сильных ударов в груди, чувство остановки, замирания сердца, боли в груди, потеря сознания), необходимо обратиться к врачу для исключения органических заболеваний сердца, послуживших причиной синусовой тахикардии.
Наджелудочковые тахикардии (предсердная и атриовентрикулярная) могут быть пароксизмальными и непароксизмальными. Пароксизм означает внезапно развившийся и внезапно закончившийся приступ тахикардии, длящийся от нескольких секунд до нескольких суток и характеризующийся увеличением ЧСС до 140 – 250 ударов в минуту. Как правило, пациент может четко указать на начало и конец приступа, проявляющегосяся выраженным ощущением сердцебиения, болью и дискомфортом в области сердца, затрудненным дыханием, головокружением, чувством тревоги или паники, сниженным артериальным давлением. Пациент может потерять сознание.
Желудочковая тахикардия также может быть пароксизмальной и непароксизмальной. При пароксизме внезапно развивается учащенное сердцебиение с частотой 140 – 220 ударов в минуту, сопровождающееся давящими болями в области шеи и груди, потливостью, слабостью, одышкой, снижением давления. Могут возникнуть обморочное состояние, неврологическая симптоматика (кратковременный парез конечностей, нарушения зрения, речи). Если желудочковая тахикардия развилась на фоне острого инфаркта миокарда, это может вызвать кардиогенный шок, отек легких. Частота возникновения приступов варьирует от нескольких коротких пробежек (по три – четыре желудочковых комплекса на ЭКГ) в минуту до одного приступа за всю жизнь. Если приступы повторяются очень часто, а пациент не получает должного лечения, это может привести к фибрилляции желудочков и смерти. Поэтому при пароксизме, возникшем впервые в жизни, или при часто повторяющихся пароксизмах, следует обратиться к врачу для выявления причины и назначения лечения, особенно если предшествующая терапия неэффективна.
Непароксизмальные формы наджелудочковой и желудочковой тахикардии (ускоренные эктопические ритмы) отличаются повышенной, но более низкой, чем при пароксизмах, частотой сердечных сокращений, достигая максимально 120 – 130 ударов в минуту. Благодаря этому тахикардия гораздо легче переносится пациентом, а начало и конец учащения ритма не всегда удается заметить. На первый план выходят жалобы, связанные с основным сердечным заболеванием. Развивается при выраженных органических изменениях в сердечной мышце. По продолжительности такой тип тахикардии может быть от нескольких минут до нескольких дней и даже месяцев.
Диагностика тахикардии
Наличие тахикардии можно предположить на основании жалоб и истории заболевания пациента, а вот для того, чтобы определить, какой у него тип тахикардии, необходимо провести электрокардиографию и, возможно, более полное обследование, если врач сочтет это нужным.
Итак, могут быть назначены следующие методы диагностики:
1. ЭКГ. При проведении однократной ЭКГ в покое могут быть зарегистрированы такие признаки, как:
- при синусовой тахикардии (часто обнаруживается случайно, без жалоб на частое сердцебиение) – увеличение ЧСС в пределах 90 – 150 (180) ударов в минуту, ритм синусовый, правильный, зубец P положительный.
- при наджелудочковых тахикардиях – ЧСС 140 – 250 в минуту, желудочковый комплекс QRS остается нормальным, зубец P при предсердной тахикардии может быть отрицательным, двухфазным (+/-) или деформированным, располагается перед комплексом QRS, при атриовентрикулярной тахикардии – отрицательный, расположен после комплекса QRS (в норме, когда водителем ритма является синусовый узел, должен располагаться перед ним)
- при желудочковой тахикардии – ЧСС 140 – 220 в минуту, комплекс QRS деформирован, расширен более 0.12 с, возникает атриовентрикулярная диссоциация - желудочки сокращаются в своем ритме, а предсердия в своем. Возможен посттахикардиальный синдром – отрицательный зубец Т и депрессия сегмента ST в течение некоторого времени после приступа тахикардии (признаки ишемии миокарда в связи с резко возросшей потребностью миокарда в кислороде)
- при непароксизмальных формах наджелудочковых и желудочковой тахикардии – признаки те же самые, только не с такой высокой частотой, остающейся в пределах 120 – 130 в минуту.
На рисунках приведены ЭКГ с разными типами тахикардии:
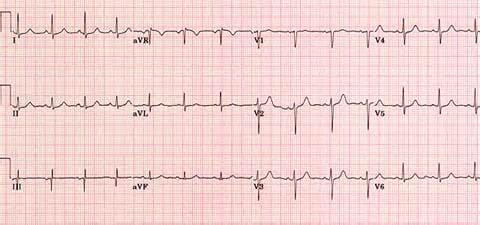
Нормальная ЭКГ
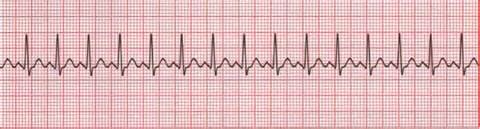
Синусовая тахикардия
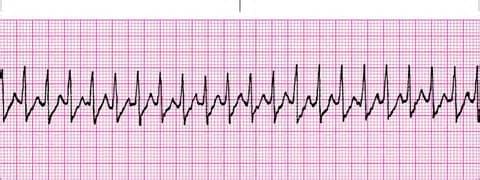
Наджелудочковая тахикардия
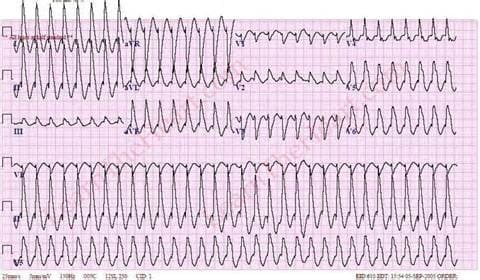
Желудочковая тахикардия
2. Суточное мониторирование ЭКГ по Холтеру обязательно для исследования пациентов, предъявляющих жалобы на перебои в работе сердца, а также для лиц с органической патологией сердца. Позволяет зарегистрировать возникновение приступов тахикардии в течение суток.
3. УЗИ сердца применяется для подтверждения или исключения сердечной патологии, явившейся причиной тахикардии. Имеет прогностическое значение при определении функции левого желудочка - фракции выброса, ударного объема (см. ниже)
4. ЭФИ – электрофизиологической исследование сердца (чрезпищеводное или эндокардиальное – внутрисердечное) может быть назначено для уточнения расположения эктопического очага (топическая диагностика) или в случае, если другие методы диагностики оказались малоинформативными
5. Пробы с нагрузкой (тредмил тест, велоэргометрия) при синусовой и наджелудочковой тахикардии применяются с целью выявления связи с нагрузкой и оценки толерантности к ней. При желудочковой тахикардии должна применяться с осторожностью, и только в том случае, если пациент указывает, что именно нагрузка провоцирует возникновение приступа тахикардии. Кабинет должен быть оснащен набором для проведения реанимации, так как желудочковая тахикардия может привести к фибрилляции желудочков и асистолии (остановке сердца).
6. МРТ или МСКТ сердца применяется для уточнения локализации, объема и характера патологического очага в сердечной ткани, если таковой имеется
Кроме инструментальных, назначаются лабораторные исследования:
- общие анализы крови и мочи
- биохимический анализ крови (показатели деятельности печени, почек, уровень глюкозы, липидный спектр и др)
- гормональные исследования при подозрении на патологию щитовидной железы, надпочечников, на сахарный диабет
- иммунологические исследования, ревматологические пробы при аутоиммунных заболеваниях, ревматической природе пороков сердца
Индивидуальный план обследования будет назначен лечащим врачом на очном приеме, самодиагностикой при наличии жалоб на учащенное сердцебиение заниматься нельзя.
Лечение тахикардии
Синусовая тахикардия, возникающая у пациентов без органического поражения сердца и не вызывающая значимого дискомфорта, лечения не требует. В случае наличия тахикардии неврогенной природы требуется консультация невропатолога с применением седативных лекарственных средств (пустырник, валериана, зверобой, шалфей, психотропные препараты). Если у пациента имеется основное заболевание, вызвавшее тахикардию (кардиологическое или эндокринное заболевание, алкоголизм, сепсис и др), требуется лечение в первую очередь этой патологии. Терапия собственно тахикардии сводится к назначению бета – адреноблокаторов (приндолол, карведилол и др) или блокаторов кальциевых каналов (верапамил, дилтиазем).
Врач может обучить пациента самостоятельно использовать вагусные пробы при возникновении симптомов тахикардии – пробы Вальсальвы (натуживание при глубоком вдохе), Ашнера (надавливание на закрытые глазные яблоки в положении лежа), обкладывание лица кусочками льда или обтирание холодной водой, попытка вдоха при закрытой голосовой щели, вызывание рвотного или кашлевого рефлекса. Как правило, проведение этих мероприятий в течение 30 секунд позволяет купировать неприятные симптомы вследствие рефлекторного замедления частоты сокращений сердца.
При неэффективности проводимой терапии, наличии выраженных клинических проявлений и сопутствующей тяжелой патологии может быть назначено по показаниям кардиохирургическое лечение – радиочастотная аблация устья легочных вен или имплантация электрокардиостимулятора (искусственного водителя ритма).
Приступ наджелудочковой тахикардии самостоятельно также можно попытаться купировать с помощью вагусных проб. Если такой тип тахикардии уже установлен ранее пациенту, симптомы выражены не значительно, а нарушений гемодинамики нет, то достаточно посещения лечащего врача в поликлинике с коррекцией лечения при необходимости.
Если же приступ учащенного сердцебиения развился впервые в жизни, то есть пациент еще не знает, что у него за тип тахикардии, а тем более если есть значительные боли в сердце, удушье, нарушения гемодинамики (резкое снижение артериального давления, потеря сознания), то следует незамедлительно вызвать бригаду скорой помощи. В этом случае показана госпитализация в стационар с лечебно - диагностической целью.
Терапия такого типа тахикардии заключается в назначении бета – адреноблокаторов, антагонистов кальциевых каналов и антиаритмиков в виде таблеток или внутривенно (в стационаре). Из антиаритмиков применяются новокаинамид (внутривенно), соталол, этацизин, аллапинин, аймалин и др. Амиодарон применяется редко.
При отсутствии эффекта от терапии могут применяться такие же хирургические методов лечения, как и при синусовой тахикардии.
Желудочковая тахикардия является более опасной для жизни пациента, поэтому купирование приступа обязательно проводится в стационаре. Проводится внутривенная инфузия не менее суток, если удалось купировать приступ препаратами антиаритмиков – лидокаин, новокаинамид, амиодарон. Если приступ не купируется, а также если имеются признаки шока (давление ниже 80 мм рт ст, нитевидный пульс, бледность и синюшность кожи, отсутствие мочи по катетеру) в отделении реанимации пациенту проводится кардиоверсия, то есть через сердце пациента дефибриллятором пропускают электрический ток определенной силы, чтобы «перезапустить» сердце и задать ему правильный ритм.
После успешного восстановления ритма и выписки из стационара пациент должен неопределенно долго принимать бета – блокаторы и антиаритмики.
Если пациент страдает устойчивой формой желудочковой тахикардии, частыми приступами, если он переносил клиническую смерть или частые обмороки в результате пароксизмов, ему может быть рекомендовано проведение радиочастотной аблации, имплантация кардиостимулятора (кардиовертера – дефибриллятора) или аневризмэктомия (иссечение постинфарктой аневризмы левого желудочка, являющейся причиной пароксизмов).
Образ жизни с тахикардией
Пациентам с синусовой тахикардией при отсутствии органических заболеваний сердца нет необходимости ограничивать физическую активность, достаточно соблюдать здоровый образ жизни и правильно питаться. Следует ограничить количество употребляемого алкоголя и табакокурение.
При наджелудочковой тахикардии, которая субъективно неплохо переносится, также разрешается вести привычный образ жизни с ограничением провоцирующих факторов (стрессы, занятия спортом, курение, алкоголь).
Любой тип тахикардии, особенно желудочковая, в сочетании с заболеваниями сердца, требует более тщательного подхода к организации образа жизни. В это понятие входят:
- соблюдение принципов рационального питания – исключение жирной, соленой, острой пищи, употребление крупяных и злаковых продуктов, молочнокислых изделий, нежирных сортов мяса, рыбы и птицы, натуральных соков, овощей и фруктов.
- соблюдение режима труда и отдыха с ограничением значительных психоэмоциональных и физических нагрузок, длительное пребывание на свежем воздухе.
- приверженность к лечению является залогом профилактики частых приступов и осложнений. Необходимо своевременно посещать врача с проведением дополнительных методов исследования, регулярно принимать антиаритмические препараты и иные лекарства, назначенные врачом при других сердечных заболеваниях.
Осложнения тахикардии
Осложнения при синусовой и наджелудочковой тахикардии развиваются редко. При пароксизме желудочковой тахикардии могут развиться аритмогенный шок, острая сердечная недостаточность, отек легких, фибрилляция желудочков, асистолия и клиническая смерть. Профилактикой развития осложнений являются регулярный прием антиаритмических и урежающих частоту сердечных сокращений препаратов.
Прогноз
Синусовая и наджелудочковая тахикардия прогностически более благоприятны, чем желудочковая. Прогноз для последней определяется характером основного заболевания. Например, при успешной хирургической коррекции пороков сердца и медленным развитием сердечной недостаточности, прогноз благоприятный, а при обширном остром инфаркте миокарда с возникшей на его фоне желудочковой тахикардией неблагоприятный. Также прогноз зависит от того, сохранена ли функция левого желудочка. Если фракция выброса по УЗИ сердца в пределах нормы (60% и более), риск развития сердечной смерти меньше, чем при низкой фракции выброса, так как нормально функционирующий желудочек менее подвержен действию аритмогенных факторов. При условии постоянного приема антиаритмиков в сочетании с бета – блокаторами риск сердечной смерти существенно снижается.
Врач терапевт Сазыкина О.Ю.





Комментарии
Дурят нас с холестерином, просто с возрастом кровь необратимо густеет. Инсультникам тоже советую, после консультации, естественно